Vulvodinia e altre cause di bruciore vulvare
riceve a SALERNO
Vulvodinia
La vulvodinia è una condizione di fastidio cronico dei genitali esterni femminili, che può manifestarsi sotto forma di dolore urente, bruciore, formicolio o prurito a livello vulvare, anche in assenza di manifestazioni cliniche evidenti. È proprio l’apparente assenza di manifestazioni cliniche che a volte porta a sottovalutare tale problema, inducendo la paziente a effettuare nuove visite specialistiche e altri esami, nel timore di una malattia venerea. Pur non trattandosi di una malattia infettiva, il disagio provato dalla paziente affetta da vulvodinia è enorme, spesso accompagnato dal malcontento che deriva da tante terapie lunghe e lente. Non vi è una terapia rapida e uguale per tutte le forme di vulvodinia e solitamente si procede con un percorso terapeutico in più tappe. Alcune pazienti riferiscono miglioramenti già dopo le prime visite, mentre nella maggior parte dei casi, occorre un tempo maggiore per ottenere dei benefici concreti. La vulvodinia è una patologia molto complessa e rientra tra le cosiddette allodinie, vasto gruppo di neuropatie cutaneo mucose, caratterizzate dalla comparsa di fastidi invalidanti (per esempio dolore, bruciore, prurito intimo, sensazione di punture di spilli, etc) anche in assenza di stimoli apparenti. Tra le neuropatie cutaneo mucose rientrano oltre alla vulvodinia, anche la sindrome della bocca urente (orodinia) la sindrome della lingua urente (glossodinia), la tricodinia (dolore/bruciore localizzalizzato al cuoio capelluto), la penodinia (dolore/bruciore localizzato ai genitali maschili), l’anodinia (dolore/bruciore localizzato in regione perianale), la notalgia parestesica (bruciore/prurito dei quadranti paravertebrali), la nevralgia posterpetica (dolore/bruciore insorto in seguito a un’infezione da herpes zoster), il lichen simplex (neurodermite), l’acquadinia e alcune sindromi fibromialgiche. Nella stessa paziente possono a volte coesistere più allodinie. L’associazione non rara, vulvodinia, uretrodinia, anodinia, perineodinia e cistite interstiziale, è dovuta al fatto che vulva, uretra, ano, perineo e vescica, condividono la medesima innervazione (terminazioni periferiche del nervo pudendo).
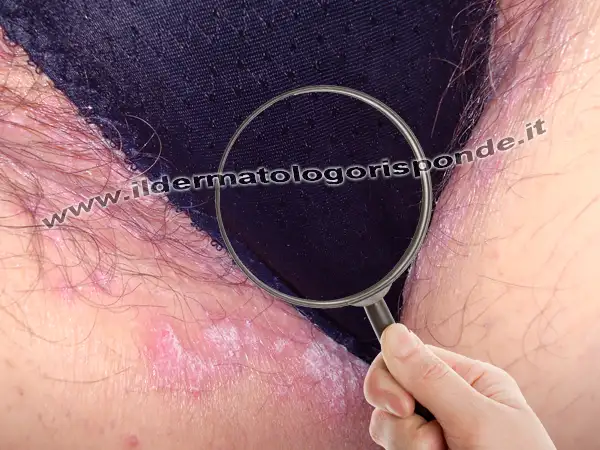
Tipi di vulvodinia
La vulvodinia può essere definita periferica, quando l’infiammazione origina nel distretto dermoepidermico (per esempio in caso di vulvite irritativa, vulvite seborroica di Neumann, candidosi, eritema fisso da farmaci, psoriasi genitale, lichen sclerosus, lichen planus erosivo, eczema genitale, etc), interessando man mano le piccole terminazioni nervose di questo distretto (es. neuropatia periferica del pudendo), con ipersensibilità, prurito e bruciore. La vulvodinia può essere invece definita centrale, quando l’infiammazione origina nei tratti del nervo a monte del distretto dermoepidermico in cui è percepito il bruciore (per esempio in quei casi in cui si verifica l’intrappolamento del nervo pudendo nel suo canale osteo muscolo aponeurotico). In questi casi (pudendal nerve entrapment o sindrome del canale di Alcock), oltre al bruciore, vi si può talora associare una sintomatologia dolorosa, che tende a peggiorare quando la paziente è seduta o in seguito a sforzi repentini (sindrome del ciclista). Nelle persone con vulvodinia centrale spesso prevale la componente neuropatica dei fastidi, mentre nelle persone con vulvodinia periferica quasi sempre prevale la componente nocicettiva del bruciore, per cui in alcune pazienti possiamo parlare di vulvodinia nocicettiva, in altre di vulvodinia neuropatica e in altre ancora di vulvodinia nociplastica. A seconda della sede dei fastidi si parla invece di vestibolite vulvare se è interessato solo il vestibolo vulvare, e di vulvodinia vera e propria se i fastidi si estendono anche ad altri comparti del distretto pelvico.
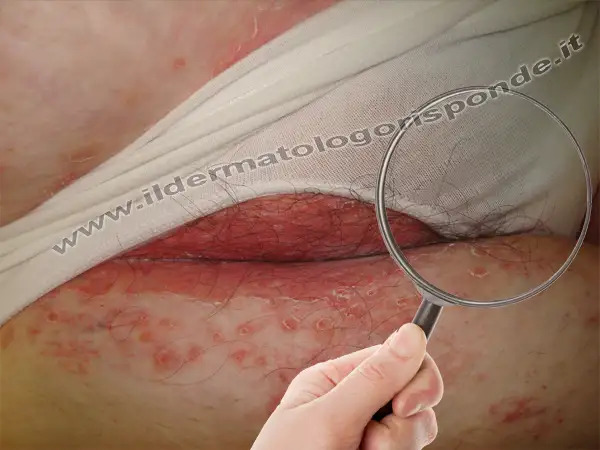
Nelle pazienti con vulvodinia il bruciore vulvare può aumentare durante i rapporti
Nelle persone con vulvodinia vi è spesso una diminuzione della soglia di attivazione dei nocicettori, speciali neuroni con terminali “liberi” presenti nel derma e nell’epidermide di questo distretto, fenomeno che determina il cosiddetto dolore nociplastico. In presenza di microtraumi o di fenomeni infiammatori anche lievi, alcuni mediatori chimici tissutali (per esempio sostanze algostimolanti come istamina, leucotrieni, PAF, prostaglandine, bradichinina, serotonina, histamine releasing factors, etc) possono attivare il sistema nocicettivo, liberando la cosiddetta sostanza P (P = pain, dolore) noto neurotrasmettitore del dolore. Tale sostanza, si lega ai recettori TRPV1 sulla superficie dei mastociti tissutali, degranulandoli e liberando altra istamina, a sua volta algostimolante e responsabile delle tipiche sensazioni di prurito e bruciore vulvare, nella paziente con vulvodinia. Questo sofisticato meccanismo di regolazione del dolore è fisiologico e si verifica in tutti gli individui. Nelle pazienti affette da vulvodinia la soglia di attivazione del sistema nocicettivo sarebbe invece più bassa, con percezione del dolore anche in presenza di stimoli minimi, in cui persino il normale stimolo tattile può essere percepito come stimolo doloroso (allodinia). L’esatto meccanismo con cui ciò si verifica, non è ancora completamente noto, ma diversi studi di neurofisiologia stanno chiarendo le basi biologiche di tale fenomeno. Come già avviene per tutte le malattie, non solo quelle dermatologiche, anche per la vulvodinia, la componente emotiva (stress emozionale) può influenzarne il decorso, anche se lo stress rappresenta più una conseguenza invece che una vera e propria causa di vulvodinia. Recentemente si sta studiando il possibile ruolo di un neuropeptide denominato PACAP (pituitary adenylate cyclase activating polypeptide), che aumenterebbe in alcune donne in seguito a uno stress cronico, legandosi ai recettori PAC1 del tratto genitale, modulandone il flusso ematico e la sensibilità al dolore, mediante degranulazione mastocitaria da attivazione dell’asse ipotalamo ipofisi surrene. Come è ben noto, la soglia del dolore può essere più alta nei momenti positivi della vita (es. la gioia del parto che permette alla donna di sopportare meglio il dolore) e più bassa nei momenti di maggiore tensione emotiva (es. la paura dell’ago, accentua il dolore al momento del prelievo di sangue). L’approccio multidisciplinare (es. dermatologia, neurologia, ginecologia, pelviperineologia, urologia, psicologia, fisioterapia, etc) può essere molto prezioso sia ai fini prognostici che terapeutici. Le allodinie sono molto più evidenti quando si presentano al cavo orale (orodinia), alla lingua (glossodinia) e ai genitali esterni (es. vulvodinia, penodinia, anodinia, etc) in quanto organi riccamente innervati e pertanto più esposti ai fenomeni di infiammazione neurogenica e danno neuropatico. In condizioni fisiologiche, il dolore è localizzato e proporzionale all’intensità dello stimolo ricevuto, in caso di danno neuropatico, il dolore può essere di tipo urente (bruciore), continuo o episodico e associarsi ad altri sintomi come formicolio, sensazione di punture di spillo (puncta pruritica di Noxon Toomey o neuropatia cutanea) o scossa elettrica. Nel dolore neuropatico, le terminazioni nervose (nocicettori) aumentano il numero di recettori vanilloidi e adrenergici, come meccanismo di difesa. Nella vulvodinia, i mastociti cutaneo mucosi avrebbero un ruolo chiave nella modulazione della soglia del dolore, attraverso la produzione di istamina, serotonina e NGF, in quanto presentano sulla propria membrana, gli stessi recettori vanilloidi TRPV1 (sensibili alla sostanza P), presenti sulle terminazioni nervose dermoepidermiche. In caso di infiammazione cronica, l’NGF liberato dai mastociti di cute e mucose genitali, innescherebbe la sintesi di neuropeptidi e di altri recettori vanilloidi, con aumento dell’arborizzazione delle terminazioni nervose dermoepidermiche nocicettive e pruricettive (fenomeno dello sprouting neuronale) con formazione di nuove sinapsi, nuovi dendriti e ulteriore peggioramento dei sintomi della vulvodinia. Nell’endometriosi profonda, i mastociti svolgono un ruolo chiave nella modulazione del dolore pelvico cronico, mediante la produzione di sostanze neurotrofiche (es. NGF) e proinfiammatorie (es. istamina). Il tessuto endometriosico è infatti caratterizzato da un numero aumentato di mastociti, con un maggior rilascio tissutale di mediatori neurotrofici e maggior innervazione tissutale, che a volte si traduce in maggior dolore. La ricerca di nuovi farmaci in grado di interagire con il sistema vanilloide neuro cutaneo mucoso, potrebbe rappresentare in futuro una possibile strada percorribile per migliorare la soglia del dolore nella paziente con vulvodinia, riducendo l’ingresso di calcio sia nei mastociti che nelle terminazioni nervose dermoepidermiche. In studi recenti sulla vulvodinia, sono state descritte alterazioni funzionali dei recettori vanilloidi TRPV1 cutaneo mucosi (up regulation), speciali termocanali ionici costituiti da una catena polipeptidica di 839 aminoacidi e implicati nella trasduzione del dolore. Nella vulvodinia, si ha una riduzione più o meno localizzata della soglia del dolore tale che i normali stimoli tattili o termici, vengono percepiti come bruciore. I recettori vanilloidi cutaneo mucosi sono coinvolti nella regolazione della soglia del dolore e la riduzione della loro soglia di attivazione potrebbe essere alla base del bruciore continuo. I recettori vanilloidi di cute e mucose genitali, sono gli stessi che si attivano alla mucosa orale quando mastichiamo del peperoncino (capsaicina), o sulla pelle quando veniamo punti dalle api (mellitina) o morsi da una tarantola (vanillotossina). I livelli di neurotrasmettitori e neuromodulatori possono essere alterati, con il risultato di una ipersensibilità di cute, mucose e talora dei tessuti sottostanti. A seconda dei sintomi la vulvodinia può essere suddivisa in provocata (da contatto, pressione o sfregamento meccanico) e spontanea, o ancora in generalizzata (vulvodinia disestesica caratterizzata da dolore profondo, diffuso, costante o intermittente) e localizzata (vestibolite vulvare caratterizzata da bruciore localizzato al vestibolo). La sensazione di bruciore intimo può avere un’intensità variabile da persona a persona, a seconda del peso delle diverse componenti del dolore, come ad esempio il dolore nocicettivo (iperattività dei recettori del dolore causata da un microtrauma della mucosa o da un processo infiammatorio in atto), il dolore neuropatico (spesso sproporzionato rispetto al processo infiammatorio in atto, perché causato da un danno o da una disfunzione del sistema nervoso periferico o centrale, anziché dalla stimolazione dei nocicettori) e il dolore nociplastico (in cui bruciore e fitte dolorose non derivano da un danno tissutale né tantomeno da una lesione al sistema somatosensoriale, ma da un abbassamento della soglia di attivazione dei nocicettori, cioè dei recettori tissutali del dolore). L’aggettivo nociplastico deriva dall’unione del termine latino nocēre (danno), con il termine greco πλαστός (sviluppo). Anche nei pazienti con sindrome della vescica dolorosa, con cistite ricorrente o dolore pelvico cronico, spesso prevale il dolore nociplastico sulle altre componenti del dolore. Tali fastidi possono a volte perdurare anche dopo la cessazione dello stimolo nocivo (per esempio lo sfregamento meccanico di un normale rapporto sessuale) a causa di un abbassamento più o meno duraturo della soglia di attivazione dei nocicettori. Persino il prurito intimo, non sempre presente nelle persone con vulvodinia, può avere un’origine simile, tanto che recentemente è stato introdotto il concetto di prurito pruriplastico, per definire quelle forme di prurito legate all’abbassamento della soglia di attivazione dei mastociti, non associata a danno dei tessuti (prurito nocicettivo) né a lesioni a carico del sistema somatosensoriale (prurito neuropatico). Si parla di vulvodinia se il bruciore vulvare è comparso da almeno 3 mesi, e a seconda della durata dei sintomi la vulvodinia può essere intermittente o persistente. Alcune pazienti con vulvodinia riferiscono talora episodi di cistite post coitale, legati a un’infiammazione piuttosto dolorosa della vescica e che può manifestarsi anche a distanza di qualche giorno dal rapporto sessuale. Anche la cistite interstiziale (painful bladder syndrome o sindrome della vescica dolorosa) rientrera nella vasta famiglia delle allodinie. In alcune donne affette da vulvodinia, il nervo pudendo (nervo responsabile della sensibilità di cute e mucose anogenitali) può presentare iperplasia e ipertrofia delle sottili terminazioni nervose dermoepidermiche (neuropatia del nervo pudendo). In questi casi, il dolore intimo aumenta in posizione seduta, interessando talora anche il perineo (area compresa tra la regione vulvare e la regione perianale). Manifestazioni dolenti e persistenti della pelle possono verificarsi anche in altre patologie dermatologiche, come nell’eritromelalgia di Mitchell e nella cosiddetta skinache syndrome o sindrome della cute dolente, descritta nel 1995 dal medico norvegese Carl Fredrik Bassøe. In uno studio del 2008 è stata riportata un’associazione tra vulvodinia e infezione da Helicobacter pylori, analogamente a quanto si verifica per la sindrome della bocca urente. La vulvodinia non può essere considerata una malattia rara. In un recentissimo studio condotto negli Stati Uniti è stata diagnosticata una vulvodinia nell’8% della popolazione femminile, su un campione di circa 2500 donne.
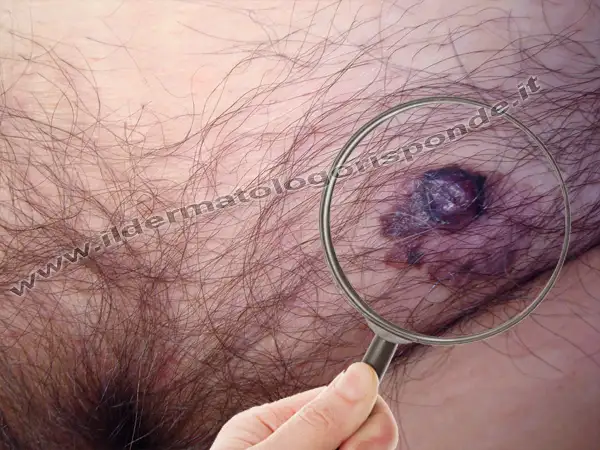
Diagnosi di vulvodinia
La diagnosi di vulvodinia è un percorso clinico complesso che si basa sull’esclusione di altre condizioni in grado di causare dolore vulvare, come infezioni genitali, dermatiti o disturbi neurologici. In assenza di test diagnostici specifici, il medico raccoglie un’anamnesi dettagliata, valuta i sintomi riportati dalla paziente ed esegue esami mirati per identificare eventuali aree di ipersensibilità. Tra questi, lo swab test (o test di Friedrich) può essere uno strumento utile. Fu introdotto nel 1987 dal medico americano Eduard Friedrich, e consiste nel toccare delicatamente con un cotton fioc inumidito punti precisi della vulva, in particolare del vestibolo, per rilevare la presenza di allodinia: una risposta dolorosa a stimoli normalmente innocui. Questi punti sono noti come trigger point. Il test è utile per individuare forme localizzate di vulvodinia, come la vestibolodinia, e orientare il successivo percorso terapeutico. Esistono forme di vulvodinia non legate a fenomeni infiammatori (vulvodinia essenziale o disestesica) e altre con dermografismo positivo, talora associate a orticaria. La vulvodinia può essere di tipo superficiale, con interessamento delle sottili terminazioni nervose di cute e mucose intime (es. corpuscoli genitali di Dogiel) o profonda, con interessamento dei tessuti fibromuscolari adiacenti, fino a fenomeni di bruciore, contratture e talora dolore pelvico. Nelle forme più gravi, la paziente può avvertire bruciore al solo contatto con gli indumenti, con parestesie che si possono talora irradiare fino alla coscia. In alcuni casi, la vulvodinia (analogamente ad altre neuropatie periferiche), può essere influenzata dal periodo del ciclo mestruale e rientrare nella cosiddetta sindrome premestruale. In caso di dispaurenia e vulvodinia persistenti, che si accentuano soprattutto con l’arrivo delle mestruazioni, può essere utile ricercare mediante un eco color doppler, un eventuale varicocele pelvico (come nel caso della sindrome del pavimento pelvico o sindrome della congestione pelvica, descritta nel 1857 dal chirurgo francese Alfred Louis Dominique Richet e dovuta a un’alterazione del microcircolo con formazione di varici soprattutto a carico dei plessi venosi ovarici e periuterini). Se al momento della visita medica, sono presenti varici vulvari o perineali, il dolore pelvico può essere bilaterale o accentuarsi per motivi anatomici soprattutto sul lato sinistro, in quanto la vena ovarica sinistra si immette solitamente ad angolo retto nella vena renale. Tra le altre cause di dolore pelvico cronico, vanno considerate oltre all’endometriosi e alla sindrome da congestione pelvica (Pelvic Congestion Syndrome o PCS da varicocele pelvico), anche altre patologie come la sindrome da intrappolamento dei nervi cutanei addominali (sindrome ACNES o Abdominal Cutaneous Nerve Entrapment Syndrome), la sindrome di Masters Allen e la malattia infiammatoria pelvica (Pelvic Inflammatory Disease o PID). Al momento della visita specialistica il medico può talora richiedere eventuali esami strumentali per una valutazione dello stato di salute del distretto pelvico (per esempio ecografia pelvica, risonanza magnetica nucleare, potenziali evocati del nervo pudendo, elettromiografia del pavimento pelvico, valutazione della latenza motoria terminale e dei riflessi sacrali mediante elettrodi, test della soglia sensitiva, etc), secondo un approccio alla vulvodinia, sempre più multidisciplinare e integrato.

La terapia della vulvodinia può richiedere diversi step e va adattata di volta in volta sulla base del quadro clinico
Al momento della visita specialistica, devono essere innanzitutto ricercate eventuali altre patologie associate alla vulvodinia. Le aree maggiormente interessate dal bruciore vulvare, possono essere ricercate al momento della visita con il test della plica cutanea (skin rolling test) o con un comunissimo cotton flock (per esempio swab test, Q-tip test, etc), mediante i quali un normale stimolo tattile viene percepito nella donna affetta da vulvodinia, come fastidiosa causa di bruciore, allocnesi o dolore intimo. Tra i farmaci utilizzati per il trattamento della vulvodinia, rivestono notevole importanza quelli che modulano il pathway biochimico del dolore neuropatico e vanno assunti sempre sotto stretto controllo del medico. Nella maggior parte dei casi le cure della vulvodinia possono richiedere diversi step terapeutici, durante i quali si alternano periodi di benessere e fasi transitorie di peggioramento del quadro clinico. Il fatto che nel foglietto illustrativo dei farmaci prescritti non compare la dicitura «vulvodinia», può a volte disorientare la paziente, che si trova ad assumere un farmaco utilizzato in medicina per curare anche altre malattie. L’impiego di prodotti per uso topico è quasi sempre poco tollerato dalle pazienti, che riferiscono spesso un peggioramento dei sintomi anche dopo una singola applicazione di crema, ovuli o lavaggio con detergente. La terapia sistemica va adattata di volta in volta al singolo caso clinico e può comprendere anche farmaci con importanti effetti collaterali (es. antistaminici, antidepressivi, analgesici, antiepilettici, benzodiazepine, etc) se assunti senza le indicazioni del proprio medico. Per quanto riguarda gli indumenti intimi sono da preferire i tessuti leggeri in cotone bianco o in fibroina di seta, le cui fibre lisce riducono al minimo l’attrito e la conseguente irritazione meccanica. Al momento della visita specialistica, in base a un’accurata anamnesi della paziente, saranno forniti consigli personalizzati sulle normali abitudini quotidiane, come la detersione intima con prodotti delicati che rispettano il fisiologico ecosistema vaginale (es. acqua termale) e in alcuni casi, solo con acqua. Nella maggior parte dei casi può essere già sufficiente una detersione con acqua o acqua termale e in quei casi in cui la paziente necessita di creme o detergenti specifici, è preferibile che questi prodotti abbiano un buon INCI e che non contengano eccipienti irritanti o sensibilizzanti. Rimedi sia farmacologici che non farmacologici (per esempio cannabinoidi topici, omeopatia, omotossicologia, fiori di Bach, agopuntura, stimolazione transcutanea TENS, pilates, yoga, riabilitazione perineale mediante esercizi di Kegel, sedute di fisioterapia basate sull’individuazione dei trigger point secondo il protocollo Stanford, neuromodulazione sacrale, neurostimolazione interattiva mediante interX terapia, esercizi di rilassamento del pavimento pelvico, biofeedback terapia, fisiochinesiterapia pelvi perineale, neuralterapia di Huneke, ozonoterapia, lipogel a base di tocotrienoli, argento colloidale e olio di iperico, radiofrequenza dinamica vaginale, elettroporazione vaginale e perineale, osteopatia) e persino alcuni rimedi naturali (per esempio acido alfa lipoico, polidatina, acidi grassi essenziali omega 3, acido nervonico, aliamidi, vitamina D, vitamina B12, magnesio, melatonina, acetilcisteina, glutatione, kefir, probiotici, fermenti lattici, acetilcarnitina, cianocobalamina, citrato di calcio), possono talora affiancare le terapie tradizionali. I capi di abbigliamento molto aderenti, sono spesso mal tollerati. Per la cura di una patologia complessa come la vulvodinia è importante evitare terapie fai da te e rivolgersi sempre al proprio medico, prima di assumere farmaci. È importante spiegare alla paziente affetta da vulvodinia, che in caso di eventuale ricorso a brevi cicli di terapia con farmaci impegnativi (es. antidepressivi), si tratta di molecole utilizzate per il trattamento del dolore neuropatico e non per curare un eventuale stato di stress associato, per il quale può essere più utile un supporto psicologico, magari di coppia, dal momento che la vulvodinia è un problema che non va affrontato da sole, ma rendendo partecipe e informando il proprio compagno, che la vulvodinia è una patologia reale e non affatto immaginaria.

La vulvodinia nella Storia della Medicina
La vulvodinia è stata descritta nel corso dei secoli con diversi sinonimi. Nell’XI secolo, la medichessa della Scuola Medica Salernitana Trotula De Ruggiero riportò nel suo Trattato sulle malattie delle donne prima e dopo il parto (cosiddetto Trotula Major) alcuni preparati topici per calmare bruciore e dolore, a base di menta, canfora e alloro (agonisti dei recettori vanilloidi), circa 1000 anni prima della scoperta del sistema vanilloide cutaneo mucoso. Nel 1868 il ginecologo americano Theodore Gaillard Thomas descrisse la vulvodinia nel suo Trattato sulle malattie delle donne, come condizione di iperestesia dei nervi della vulva, nella sezione del testo dedicata al prurito vulvare e alla coccigodinia (sensazione dolorosa nell’area coccigea, descritta nel 1861 dal ginecologo scozzese James Young Simpson). Thomas indicò tra i vari rimedi, l’uso di preparazioni topiche a base di derivati oppioidi, oltre un secolo prima della scoperta del sofisticato sistema recettoriale cannabinoide vanilloide. Nel 1888 il ginecologo scozzese Alexander Johnston Chalmers Skene trattò la vulvodinia all’interno del suo Trattato sulle malattie delle donne, utilizzando l’espressione iperestesia della vulva. Nel 1975 la società internazionale per gli studi sulle malattie vulvovaginali (ISSVD) propose per tale quadro clinico l’espressione sindrome della vulva urente (BVS = burning vulvar syndrome). Nel 1983 i ginecologi americani James Donald Woodruff e Tim Hennessey Parmley introdussero il concetto di sindrome da vestibolite vulvare. Sebbene si tratti di una patologia nota in medicina da oltre un secolo, il termine vulvodinia sarà introdotto in medicina soltanto nel 1985, a opera del dermatologo americano Peter Lynch. Nel 1987 il ginecologo americano Eduard Friedrich propose 3 criteri diagnostici di vulvodinia: [1] Dolore al contatto della cute del vestibolo o dell’introito vaginale (speculum, tampone); [2] Bruciore alla pressione all’interno della vulva (swab test); [3] Eritema vulvare di vario grado limitato al vestibolo vulvare. Nel 1991 il chirurgo egiziano Ahmed Shafik, descrive per la prima volta la sindrome del canale del pudendo e 7 anni più tardi pubblica un importante lavoro in cui associa l’infiammazione del nervo pudendo alla vulvodinia. Negli ultimi anni, dopo oltre un secolo dalla sua prima descrizione, la vulvodinia è stata ufficialmente riconosciuta come patologia e inserita nel manuale internazionale delle malattie ICD 11, con il codice GA34.02. Mentre il dolore neurocettivo era già noto a Cartesio nel 1644, il dolore neuropatico fu descritto la prima volta nel 1773 dal medico inglese John Fothergill. La prima descrizione del dolore nociplastico risale invece al 2016 a opera dei ricercatori Eva Koseka, Milton Cohenb, Ralf Baronc, Gerald Gebhartd, Juan Antonio Micoe, Andrew Ricef, Winfried Riefg e Kathleen Slukah, che proposero il moderno concetto di “dolore nociplastico” per descrivere quella componente del dolore spesso presente nelle allodinie, diversa da altre componenti della sensazione dolorosa, come ad esempio il dolore nocicettivo e il dolore neuropatico, che possono talora coesistere nelle pazienti con vulvodinia. Nella storia della medicina, la vulvodinia viene anche indicata con molti altri termini come sindrome vulvo vestibolare (bruciore della parte anteriore della vulva), vestibolite, vestibolodinia o vestibulodinia (infiammazione e dolore vulvare), allodinia (dolore nei confronti di uno stimolo non algogeno), burning vulva syndrome (sindrome della vulva urente), disestesia vulvare (alterata sensibilità della vulva), clitoridodinia o clitoralgia (dolore localizzato nell’area adiacente il clitoride, presente soprattutto in caso di intrappolamento sottopubico del nervo dorsale del clitoride), dispareunia (dolore durante il rapporto sessuale), emivulvodinia (bruciore localizzato prevalentemente a un emilato della vulva), sindrome del canale di Alcock (nota anche come sindrome del ciclista), nevralgia del pudendo o sindrome canalicolare del pudendo (pudendal nerve entrapment), vaginismo (spasmo dei muscoli pelvici al momento del rapporto), iperalgesia (dolore nei confronti di stimoli normalmente poco dolorosi), iperestesia (aumento della sensazione tattile e termica, con o senza dolore), disestesia (alterazione della sensibilità con o senza dolore), vulvopirosi (bruciore vulvare), sindrome del nervo pudendo (nevralgia delle sottili terminazioni dermoepidermiche del nervo pudendo) e iperpatia (dolore improvviso).