Idrosadenite suppurativa o acne inversa
SALERNO
- IDROSADENITE SUPPURATIVA ASCELLARE, INGUINALE E GLUTEO PERINEALE
- L’idrosadenite (nota anche come malattia di Verneuil o sindrome da occlusione follicolare), è una forma di acne severa localizzata prevalentemente al cavo ascellare e inguinale. Il termine idrosadenite deriva dalle radici greche ἱδρώς (hidros = sudore), ἀδήν (aden = ghiandola) e -ῖτις (ite = infiammazione). Oggi si preferisce utilizzare il termine di acne inversa, in quanto il processo infiammatorio interessa l’unità pilosebacea (acne), mentre l’infiammazione delle ghiandole apocrine (idrosadenite) rappresenta solo una conseguenza e non la causa del fenomeno. L’iperattività delle ghiandole apocrine del cavo ascellare è invece più spesso associata alla tricomicosi ascellare un’infezione superficiale della pelle legata all’attività del Corynebacterium flavescens.
IN ALCUNE DONNE L’IDROSADENITE PUÒ PEGGIORARE CON IL CICLO MESTRUALE
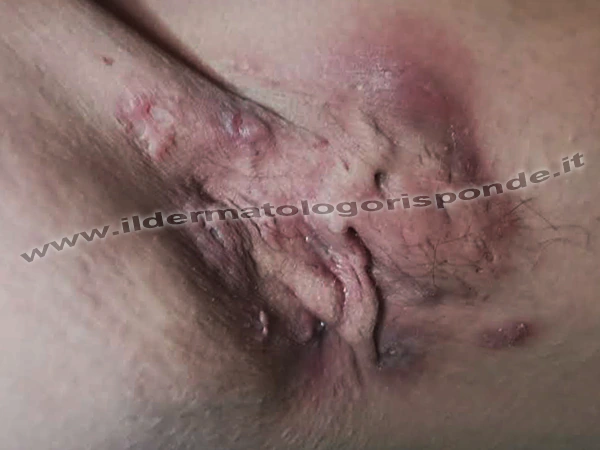
L’idrosadenite può esordire in qualsiasi fascia di età, soprattutto tra i 20 e i 30 anni, con un’incidenza maggiore nelle donne in sovrappeso, nelle quali può peggiorare in particolari momenti del ciclo. L’idrosadenite si presenta con noduli infiammatori cronici e si può a volte associare ad acne nodulo cistica di altri ditretti corporei, a intertrigine delle piccole e grandi pieghe (es. inguine, ascelle, pieghe mammarie, genitali, glutei, etc), fistole, ascessi o follicolite del cuoio capelluto (perifollicolite). I noduli, a volte dolenti, persistono solitamente per diverse settimane, fino a lasciare in alcuni casi un esito discromico o cicatriziale. L’infiammazione cronico recidivante genera solitamente sulla pelle delle macchie scure più o meno persistenti, indice di iperpigmentazione post infiammatoria. Oltre alla presenza di fastidiosi noduli ulcerati i pazienti con idrosadenite suppurativa possono sviluppare talora anche fistole, ascessi, striae atrofiche, placche fibrose infiltrate, pseudocomedoni, lichen simplex, cisti pilonidali, pioderma gangrenoso, acanthosis nigricans, cisti sebacee, cordoni cicatriziali, cicatrici atrofiche e cheloidi. A livello dei genitali esterni l’idrosadenite suppurativa può presentarsi con ascessi dolenti e frequenti episodi di elefantiasi o linfedema genitale (per esempio linfedema scrotale, linfedema del pene, linfedema vulvare). In alcuni casi vi può essere un aumento della VES e della temperatura corporea. L’idrosadenite interessa circa l’1% della popolazione, è più frequente nelle donne, nei fumatori e nei pazienti obesi o in sovrappeso. L’ambiente caldo umido favorisce la comparsa delle recidive. Nei casi più gravi e particolarmente resistenti alle terapie farmacologiche (es. tetracicline, isotretinoina, antiandrogeni, infiltrazioni locali, antisettici, etc), può essere considerata con il proprio medico la possibilità di poter eventualmente ricorrere alla chirurgia. Nella patogenesi multifattoriale dell’idrosadenite suppurativa svolge un ruolo importante l’interazione tra alcuni peptidi antimicrobici fisiologici prodotti dalle ghiandole sudoripare apocrine (in particolare la catelicidina LL37), le cellule plasmacitoidi dendritiche, i toll like receptors e alcune interleuchine (per esempio αTNF, IL12, IL17). Nei tessuti infiammati dei pazienti con idrosadenite sono stati riscontrati ad esempio elevati livelli di interleuchina IL-17C. Tra le varie opzioni terapeutiche, in alcune donne con idrosadenite suppurativa può essere preso in considerazione un breve ciclo di terapia con spironolattone. Tuttavia, è importante ricordare che qualsiasi farmaco può causare effetti indesiderati e pertanto deve essere utilizzato con cautela e sotto la guida del proprio medico. La decisione di prescrivere tali farmaci è valutata attentamente dal proprio dermatologo in base alle condizioni specifiche di ciascun paziente. La terapia deve essere infatti monitorata regolarmente presso il proprio dermatologo così da valutarne da vicino sia l’efficacia che la tollerabilità. La diagnosi di idrosadenite suppurativa è soprattutto clinica. Al momento della visita dermatologica, con la dermatoscopia si possono osservare i caratteristici pseudocomedoni, sotto forma di piccole depressioni puntiformi ripiene di cheratina, simili agli sbocchi similcomedonici comunemente osservati nelle cheratosi seborroiche. In caso di interessamento della regione inguinale, vanno considerate in diagnosi differenziale anche il granuloma inguinale, il linfogranuloma venereo, la malattia di Hailey Hailey e il morbo di Crohn. Al momento della visita dermatologica l’efficacia delle cure nei pazienti con idrosadenite suppurativa può essere quantificata sia clinicamente che con appositi strumenti quantitativi, tra cui il SASH = Severity and Area Score for Hidradenitis.
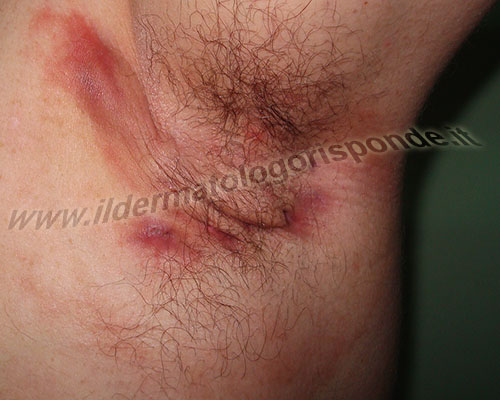
L’idrosadenite suppurativa ascellare e inguinale, si può presentare con noduli eritematosi e talora dolenti alla palpazione
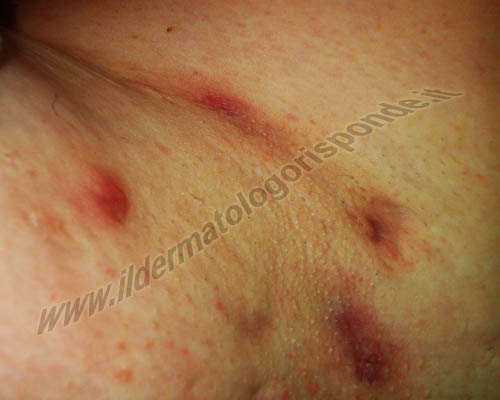
L’idrosadenite suppurativa fu descritta nel 1839 dal chirurgo francese Alfred Armand Louis Marie Velpeau. Nel 1854 il chirurgo francese Aristide Auguste Stanislas Verneuil, attribuisce la causa degli ascessi recidivanti della malattia, a un’infiammazione delle ghiandole sudoripare apocrine e la descrive come idrosadenite flemmonosa, oggi anche nota come malattia di Verneuil. Il termine di acne inversa viene invece coniato nel 1989 dal dermatologo tedesco Gerd Plewig e dal dermatologo americano Albert Montgomery Kligman e sembra più corretto sul piano anatomopatologico, in quanto definisce l’eziopatogenesi a partenza pilosebacea (acne) e non apocrina (idradenite). Nello stesso anno, il dermatologo americano Harry James Hurley, classifica l’idrosadenite suppurativa di Vernouil, in 3 stadi clinici (classificazione di Hurley): un primo stadio caratterizzato da ascessi ma non da esiti cicatriziali, un secondo stadio in cui sono presenti anche gli esiti cicatriziali e un terzo stadio caratterizzato da ascessi fibrosi confluenti e fistole persistenti. Al momento della visita dermatologica, l’idrosadenite suppurativa (malattia di Verneuil) va distinta da altre malattie della pelle e in particolare dalle idrosadeniti acute da stafilococco, talora fattori predisponenti la cronicizzazione. L’idrosadenite suppurativa è attualmente considerata una patologia autoinfiammatoria della cheratinizzazione, che conduce a occlusione follicolare, fino alla rottura dei follicoli piliferi. Nell’idrosadenite associata ad acne nodulo cistica, le recidive sono più frequenti. La terapia farmacologica dell’idrosadenite suppurativa sia effettuata con farmaci per uso sistemico (per esempio antibiotici, spironolattone, retinoidi, anticorpi monoclonali, peptidi anticorpi mimetici) sia con farmaci per uso topico (per esempio ozono, glicopirrolato, bromuro di sofpironio, resorcinolo al 15%, etc) va effettuata sempre sotto la guida del proprio dermatologo di riferimento, e richiede solitamente diversi step. In dermatologia sperimentale sono interessanti gli studi in merito ad alcuni nuovi jak inibitori (per esempio povorcitinib). Il lutikizumab è un anticorpo monoclonale in grado di inibire sia l’interleuchina IL-1α che l’interleuchina IL-1β, così come bimekizumab e sonelokimab sono anticorpi monoclonali in grado di inibire contemporaneamente sia l’interleuchina 17A che l’interleuchina 17F. Alcuni piccoli peptidi anticorpi mimetici (per esempio Izokibep) si comportano da farmaci biotecnologici di precisione, chiamati anche affibody in quanto più o meno simili agli anticorpi monoclonali tradizionali (immunopeptidomica). Izokibep è in grado di inibire l’interleuchina IL-17A in maniera più o meno analoga agli anticorpi monoclonali specifici. Interessanti anche gli studi sugli inibitori orali della proteina da shock termico HSP-90. In alcune forme di idrosadenite suppurativa in affiancamento al trattamento farmacologico può essere presa in considerazione anche la terapia chirurgica. Nel corso della storia l’idrosadenite suppurativa è stata descritta con diversi sinonimi, tra cui apocrinite, acne apocrina, acne ectopica, acne conglobata delle pieghe, pioderma fistoloso, malattia a tana di volpe e malattia di Verneuil. Nel 2013 i ricercatori francesi Florence Canoui Poitrine, Aurélie Le Thuaut, Jean Revuz, Cédric Viallette, Germaine Gabison, Florence Poli, Florence Pouget, Pierre Wolkenstein e Sylvie Bastuji Garin hanno proposta una nuova classificazione topografica, anche nota come classificazione di Canoui Poitrine, che in base alla localizzazione distingue 3 sottotipi della malattia: idrosadenite ascellare mammaria (sottotipo 1), idrosadenite follicolare (sottotipo 2) e idrosadenite dei glutei (sottotipo 3). Attualmente l’idrosadenite suppurativa è classificata con il codide ED92.0 secondo la moderna classificazione internazionale ICD-11 (International Classification of Diseases).
