Forfora grassa e forfora secca
SALERNO
- TIPI DI FORFORA E MALATTIE DEL CUOIO CAPELLUTO
- La forfora o pityriasis capitis è una desquamazione acuta o cronica del cuoio capelluto. Esistono diversi tipi di forfora (es. forfora secca, forfora grassa, etc) che talora si possono accompagnare a vere e proprie malattie dermatologiche del cuoio capelluto a decorso cronico recidivante. In tutti gli individui si verifica una desquamazione fisiologica quasi impercettibile a occhio nudo, dovuto al naturale ricambio (turnover) dello strato corneo dell’epidermide, visibile osservando da vicino i capelli con una lente da ingrandimento o mediante dermatoscopia del cuoio capelluto (cosiddetta tricoscopia o esame tricoscopico). La forfora secca (pitiriasi sicca), si presenta con squame biancastre e solitamente non si accompagna a diradamento dei capelli, contrariamente alla forfora grassa (pitiriasi steatosica) in cui le squame giallo untuose, creano un ambiente seborroico, ostile alla fisiologica crescita del capello.
FORFORA GRASSA E CALVIZIE ANDROGENETICA
La forfora comune del cuoio capelluto è considerata la variante clinica più lieve e più frequente di dermatite seborroica. Nei casi più lievi, manca all’esame obiettivo l’infiammazione e le squame sono piccole e poco aderenti (cosiddetto stato pellicolare). In presenza di infiammazione invece, le squame sono più grandi e aderiscono al cuoio capelluto. La forfora grassa (squame giallastre e untuose) del paziente con dermatite seborroica si può talora associare ad alopecia androgenetica maschile o femminile (AGA). Al momento della visita specialistica presso il proprio dermatologo è possibile distinguere una forfora grassa da una forfora secca, mediante esame obiettivo o dermatoscopia del cuoio capelluto. Anche la sebopsoriasi può talora associarsi ad alopecia androgenetica maschile o femminile, in maniera proporzionale al grado di seborrea presente. Sia nella psoriasi che nella dermatite seborroica, la forfora (desquamazione) è presente soprattutto all’attaccatura dei capelli, fino a interessare la cute adiacente. La visita completa del paziente dermatologico (con accurata osservazione di sopracciglia, gomiti, ginocchia, piedi, orecchie, unghie, etc), consente di distinguere facilmente una psoriasi da una dermatite seborroica, indipendentemente dal tipo di forfora secca (spesso associata a psoriasi) o grassa (spesso associata a dermatite seborroica).

Tricoscopia: immagini di forfora grassa in paziente seborroico (in alto) e di forfora secca in paziente psoriasico (in basso)

FORFORA SECCA NEL PAZIENTE AFFETTO DA PSORIASI
Nella psoriasi del cuoio capelluto le squame sono secche, bianco argentee e si lasciano attraversare dai capelli, senza avvolgerli. Contrariamente alla psoriasi delle aree glabre, le chiazze psoriasiche del cuoio capelluto possono talora associarsi a prurito. La forfora del paziente psoriasico solitamente non provoca diradamento dei capelli e quando questo fenomeno si verifica, si tratta quasi sempre di un diradamento transitorio e reversibile (es. telogen effluvium) e raramente di diradamento cronico (es. calvizie androgenetica). Infatti, contrariamente alla forfora grassa della dermatite seborroica, la forfora secca della psoriasi non crea un ambiente ostile alla crescita fisiologica del capello. Nei pazienti affetti da sebopsoriasi (presenza contemporanea di forfora secca e forfora grassa) vi può essere talora alopecia androgenetica (AGA).
FORFORA E PRURITO NEL PAZIENTE CON ECZEMA DA CONTATTO
Nel paziente con eczema da contatto del cuoio capelluto (es. dermatite allergica da contatto alla parafenilendiamina delle tinture) al prurito intenso e all’infiammazione cronica, può far seguito la comparsa di un tipo di forfora secca e solo raramente di forfora grassa. Si tratta di situazioni che solitamente non si accompagnano a un diradamento importante. Nei rari casi in cui vi si associa un visibile diradamento dei capelli, la presenza di squame secche si può accompagnare a un telogen effluvium e la presenza di forfora grassa si può associare a defluvium androgenetico. La formula forfora secca = telogen effluvium e forfora grassa = tendenza androgenetica non è una regola fissa e andrebbe valutata al momento della visita dermatologica, paziente per paziente.
FORFORA E CHERATOSI DEL CUOIO CAPELLUTO
Alcune situazioni dermatologiche come le cheratosi seborroiche e le cheratosi attiniche del cuoio capelluto, possono talora essere impropriamente scambiate per semplice forfora. Nei soggetti predisposti alla formazione di cheratosi attiniche è molto importante l’uso di una protezione solare (es. crema, spray, berretto, etc) e un follow-up periodico presso il proprio dermatologo.
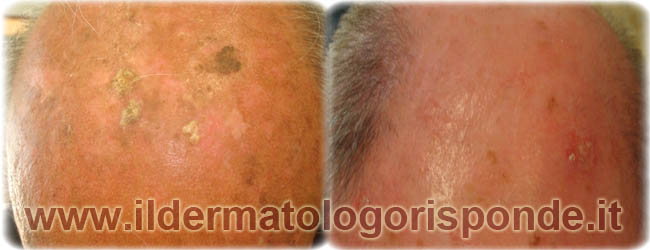
Immagini di cheratosi seborroiche (squame brunastre) e di cheratosi attiniche del cuoio capelluto (squame chiare)
FORFORA E PITIRIASI AMIANTACEA DI ALIBERT
Nella pitiriasi amiantacea (descritta nel 1832 dal dermatologo francese Jean Louis Alibert come porrigine amiantacea) le squame sono bianche e estremamente aderenti al cuoio capelluto, avvolgendo i capelli alla loro base fino a raggrupparli in piccole ciocche. La pitiriasi amiantacea di Alibert (nota anche come pseudotinea amiantacea o pseudotigna) non si associa a diradamento e non è contagiosa, in quanto non dovuta a dermatofiti.

Nella pitiriasi amiantacea di Alibert la forfora è molto aderente al cuoio capelluto e avvolge i capelli a ciocche
LA FORFORA NEI BAMBINI
La presenza di forfora nel bambino è un evento piuttosto frequente in dermatologia pediatrica. Essa può dipendere da svariate malattie dermatologiche, tra cui la crosta lattea del neonato, la dermatite atopica, l’impetigine contagiosa, l’ittiosi, l’eczema infantile, la pitiriasi amiantacea di Alibert e la psoriasi. In età pediatrica è molto importante poter escludere una tinea capitis (cosiddetta tigna), malattia infettiva dovuta a una micosi del cuoio capelluto e molto contagiosa. Nei casi dubbi è possibile eseguire un esame microscopico miceti per la ricerca del microrganismo responsabile. Solitamente, nell’eczema, nella pseudotigna amiantacea di Alibert, nell’impetigine contagiosa, nella dermatite atopica, nell’ittiosi e nella psoriasi del cuoio capelluto, non si riscontra un diradamento, ma solo infiammazione, prurito e ovviamente desquamazione (forfora). La crosta lattea del bambino molto piccolo è spesso associata a una forma mite dermatite seborroica, che contrariamente alla variante clinica presente nell’adulto, non si associa solitamente a diradamento dei capelli.
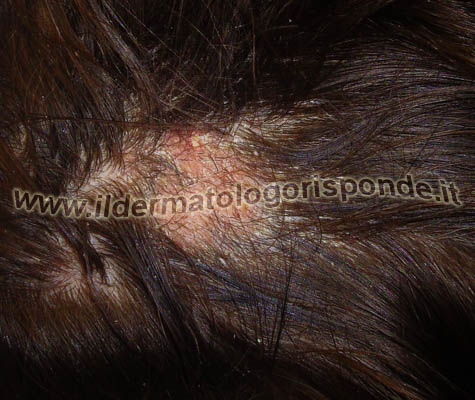
La tinea capitis, contrariamente alla pseudotigna amiantacea di Alibert è molto contagiosa
FORFORA E STRESS
Nei periodi di forte stress emotivo, è stato riscontrato un aumento di forfora secca nei pazienti con psoriasi e un aumento di forfora grassa nei pazienti seborroici. I miglioramenti spontanei riportati nei pazienti con forfora durante la stagione balneare o un soggiorno termale, sono dovuti anche all’allontanamento dei fattori quotidiani di stress, oltre che alla nota azione seboregolatrice e antinfiammatoria naturale dell’acqua di mare e di alcune acque termali (es. acqua sulfurea).
RIMEDI ANTIFORFORA IN SHAMPOO E LOZIONI
La terapia della forfora sia nel bambino che nell’adulto, dipende ovviamente dalle cause scatenanti. I rimedi antiforfora classici (es. solfuro di selenio, chetoconazolo, piroctone olamina, climbazolo, ciclopiroxolamina, cloruro di stronzio, catrami vegetali, acido undecilenico, etc) vanno adattati da paziente a paziente in base al tipo di forfora e a eventuali malattie dermatologiche associate. Lozioni, schiume, maschere, balsami, cristalli, impacchi e shampoo antiforfora contententi i suddetti principi, possono essere adattati in base ai sintomi (es. prurito) e al tipo di manifestazioni cliniche (es. forfora secca, forfora grassa, etc) presenti al momento della visita dermatologica. Esistono rimedi antiforfora delicati e privi di alcool e profumi, per i pazienti con pelle sensibile (es. eczema). In alcuni casi, la presenza di alcool in alcuni rimedi antiforfora (es. mousse, lozioni, etc), se ben tollerata, può facilitare la distribuzione e l’assorbimento locale del principio attivo. In alcuni pazienti con forfora, si può talora riscontrare un indolenzimento più o meno importante dei capelli e del cuoio capelluto, fenomeno noto con il nome di tricodinia. Anche in questi casi, il dermatologo programmerà una cura con rimedi antiforfora adatti al singolo paziente. Per la forfora del neonato (es. crosta lattea) saranno utilizzati rimedi specifici privi di alcool (es. olii, olioshampoo, etc), che rimuovono il sebo in eccesso per affinità e non per contrasto. Il miglior rimedio antiforfora naturale è rappresentato dall’acqua di mare (eliobalneoterapia), grazie alla sua duplice azione antinfiammatoria e seboregolatrice. Infatti durante la stagione balneare, tendono al miglioramento spontaneo la maggior parte dei tipi di forfora grassa e secca. L’uso di rimedi antimicotici in shampoo e lozioni per il trattamento di alcuni tipi di forfora, pur in assenza di micosi del cuoio capelluto, è giustificato dal fatto che alcuni farmaci antimicotici topici (es. chetoconazolo), sono dotati di una buona azione antinfiammatoria, grazie alla capacità di inibire la sintesi di leucotrieni e di attivare contemporaneamente un isoenzima della ossido nitrico sintetasi (iNOS).
LA FORFORA NELLA STORIA DELLA DERMATOLOGIA
Già 2000 anni fa il medico romano Aulo Cornelio Celso, riporta accuratamente le cause e i rimedi della forfora nel libro VI del suo Trattato De Medicina, descrivendola con il termine di “porrigine” (De porrigine et ejus curatione) e suddividendola in secca e umida. Nel II secolo d.C il medico greco Galeno di Pergamo, utilizza il termine “pityriasis” (dal greco πίτυρον = crusca) per descrivere gli stati desquamativi del cuoio capelluto, termine ancora utilizzato ai giorni nostri. Nella sua Opera Omnia, Galeno descrive la forfora secca come pityriasis furfuratio. Nel medioevo, le desquamazioni del cuoio capelluto (es: psoriasi, pitiriasi simplex, dermatite seborroica, eczema, pitiriasi amiantacea, tinea capitis, etc) vengono indicate genericamente con il termine di scabbia. Nell’XI secolo la medichessa salernitana Trotula de Ruggiero, nella sua opera De ornatu mulierum, dedica un intero capitolo alla forfora (per gli acari della scabbia che corrodono i capelli) utilizzando sempre il termine scabbia al posto di forfora, sebbene l’agente eziologico della scabbia (sarcoptes scabiei) sarà descritto per la prima volta dal naturalista toscano Diacinto Cestoni soltanto nel 1687. Trotula suggerisce come rimedio antiforfora di bollire in aceto i lupini amari, sistema utile anche per lenire il prurito derivante dagli stati desquamativi del cuoio capelluto. Nel Regimen Sanitatis della Scuola Medica Salernitana, sono descritti diversi rimedi naturali in grado di “purgare” il capo, come lo zenzero, il miele, il piretro, l’aloe e la ruta. In tutto il medioevo la forfora viene indicata con diversi sinonimi, tra cui ricordiamo tinea squamosa, tinea furfurea, tinea sicca, tigna volatile, tinea porriginosa, tigna crustacea, tinea lupina, tinea lupinosa e tigna furfurosum. Nel 1601, Girolamo Scipione Mercurio descrive nel suo trattato De Morbis Cutaneis (libro II, capitolo 8), le differenza tra i principali tipi di forfora e i più importanti rimedi antiforfora utilizzati a quei tempi. Nel 1776 il dermatologo austriaco Joseph Jakob Edler von Plenck, descrive la forfora nella sua opera Doctrina de morbis cutaneis, classificandola in 1) porrigo furfuracea; 2) porrigo lupina o a grandi squame e 3) porrigo farinosa o a piccole squame. Nel 1779 Pierre Roussel descrive un tipo di herpes furfuraceo del cuoio capelluto. Nel 1798 il dermatologo inglese Robert Willan utilizza per primo il termine di pityriasis capitis nella sua opera descriptions and treatment of cutaneous diseases, per indicare la forfora secca, distinguendola dalla porrigo a squame grasse (forfora grassa). Nel tomo III del dizionario universale della lingua italiana del 1798, la forfora viene definita come escremento secco, bianco e sottile che si genera nella cute del capo, sotto i capelli, definizione già riportata nel 1741 nel II volume del vocabolario degli Accademici della Crusca. Nel 1829 il dermatologo inglese Thomas Bateman distingue la pityriasis capitis simplex (forfora secca del cuoio capelluto in assenza di infiammazione) dalle porrigo (es. tigna, impetigine, favo, etc) caratterizzate da infiammazione del cuoio capelluto. Nello stesso periodo, il dermatologo svizzero Laurent Théodore Biett include tra le possibili cause di forfora, anche la psoriasi, altre varianti cliniche di pitiriasi e l’ittiosi. Nel 1832 il dermatologo francese Jean Louis Marc Alibert è tra i primi a parlare di tinea amiantacea e suddivide infatti la desquamazione del cuoio capelluto in porrigine furfuracea caratterizzata da squame volatili e poco aderenti e in porrigine amiantacea, caratterizzata da squame molto aderenti al cuoio capelluto. Nel 1840 il dermatologo francese Pierre Antoine Ernest Bazin Gibert, descrive nel suo trattato sulle malattie della pelle, un eritema pre pitiriasico che precede qualsiasi desquamazione del cuoio capelluto, compresa la pityriasis capitis simplex. Nello stesso anno il medico tedesco Konrad Heinrich Fuchs distingue la pityriasis infantile dalla pityriasis senile dell’anziano. Nel 1842 Baumés denomina la forfora con il termine di tigna furfuracea. Nel 1850 il dermatologo francese Pierre Louis Alphée Cazenave aggiunge alla lista delle possibili cause di forfora, anche la pellagra e l’eczema squamoso. Nel 1853, Maurice Chausit descrive una pitiriasi pseudoittiosica e la pitiriasi volgare dell’adulto, nel suo Traité élémentaire des maladies de la peau. Nel 1854 il dermatologo francese Marie Guillaume Alphonse Devergie, nel suo trattato sulle malattie della pelle, classifica i diversi tipi di forfora in base al loro decorso clinico, distinguendola in fugax (fugace), perstans (persistente), circoscritta e diffusa. Nel 1862 il dermatologo francese Alfred Louise Philippe Hardy descrive la pityriasis communis. Anche per il dermatologo inglese Sir William James Erasmus Wilson la forfora è sempre preceduta da un fenomeno infiammatorio cutaneo, caratterizzato da rossore, calore e prurito (eczema pitiriasico). Nel 1874 l’istologo francese Louis Charles Malassez, pubblica un interessante lavoro sulla microbiologia della forfora (notes sur le champignon du pityriasis simple) descrivendo il lievito che sarà in seguito denominato malassezia furfur. Nello stesso anno Chincolle ipotizza un legame tra la forfora grassa e la calvizie maschile nel suo lavoro de la nature parasitaire du pityriasis capitis et de l’alopécie consécutive. Anche Pincus nota una relazione tra pityriasis e alopecia prematura e conia il termine di alopecia furfuracea. Secondo il dermatologo austriaco Isidor Edler von Heilwart Neumann, la forfora va inquadrata come sintomo e non come malattia. Nel 1877 il dermatologo francese Jean Baptiste Emile Vidal, descrive la forfora come fase iniziale di eczema. Nel 1887 il dermatologo tedesco Paul Gerson Unna descrive l’eczema seborroico (dermatite seborroica) come causa di forfora grassa (equivalente dell’herpes squamoso descritto da Roussel). Egli distingue una pitiriasi sicca (forfora secca), solitamente non legata al diradamento dei capelli, dalla pitiriasi steatoide (dermatite seborroica) legata a un certo grado di diradamento. Nel 1888 il dermatologo inglese Henry Ambrose Grundy Brooke, descrive il defluvium capillorum associato alla pityriasis grassa. Nel 1893 il medico francese Quentin Joseph Henry Tenneson riporta le cause della forfora ricorrendo al termine di eczema pitiroide. La sebopsoriasi fu descritta nel 1902 dal dermatologo francese Raymond Jacques Adrien Sabouraud nel suo trattato les maladies séborrhéiques, in cui l’autore propone una coesistenza nello stesso paziente di forfora grassa e forfora secca (transformation in situ du pityriasis simplex en séborrhée huileuse du vertex). Due anni dopo, l’autore dedica un intero volume alle cause e i rimedi della forfora, con il suo trattato Pityriasis et Alopécies pelliculaires. Nella storia della dermatologia sono stati anche proposti diversi microrganismi tra le possibili cause di forfora (es. cryptococcus psoriasi, torula vulgaris, bacillo a bottiglia di Unna, micrococcus cutis communis di Unna, malassezia furfur, etc).
