Dermatite atopica nel bambino e nell’età adulta
SALERNO
- Dermatite atopica
- La dermatite atopica è una patologia cutanea pruriginosa che può insorgere in età pediatrica e talora può persistere anche nell’adulto.
DERMATITE ATOPICA: CENNI STORICI
Il termine attuale di dermatite atopica ha fatto la sua comparsa nei trattati di dermatologia solo nel XX secolo, sebbene la patologia sia antica quanto l’uomo. Lo scrittore latino Gaio Plinio Cecilio Secondo, noto come Plinio il giovane, descrisse tale malattia circa 2000 anni fa, nelle famiglie imperiali di Roma, ai tempi della dinastia giulio claudia. Nell’antichità molte malattie cutanee venivano però confuse con altre patologie come la scabbia e la lebbra. Nel 1808, il dermatologo inglese Robert Willan incluse la dermatite atopica nel primo volume della sua grande opera on cutaneous diseases, descrivendola come condizione simile alla prurigo. Nel 1872, il dermatologo tedesco Heinrich Köbner descrive l’isomorfismo reattivo (noto oggi come fenomeno di Koebner), in base al quale, un insulto dermico acuto (es. trauma meccanico, scottatura solare, scottatura da lampade, tatuaggio, etc), può indurre un peggioramento di alcune dermatiti (es. dermatite atopica, psoriasi, lichen planus, vitiligine, etc), sulle stesse aree cutanee interessate da tale insulto. Nel 1891 i dermatologi francesi Louis Anne Jean Brocq e Leonard Marie Lucien Jacquet, la chiamarono neurodermite disseminata, per sottolinearne la componente emozionale. Nel 1892 il dermatologo francese Ernest Henri Besnier, ne descrisse l’associazione con l’asma e la predisposizione familiare, denominandola prurigo diatesica, termine che fu presto rimpiazzato con prurigo di Besnier. Nel 1923 Arthur Coca e Robert Cooke, introdussero il termine “atopica” per indicare l’assenza di una tipica localizzazione cutanea della malattia (αtopoσ = priva di luogo preciso), contrariamente alle altre forme di eczema, in cui le manifestazioni dermatologice coincidono con le aree di contatto con specifiche sostanze scatenanti. Nel 1933 i dermatologi americani Marion Baldur Sulzberger e Fred Wise, utilizzarono per la prima volta l’attuale termine di dermatite atopica per indicare la malattia nota fino ad allora come neurodermatite disseminata. Nel 1948 i dermatologi americani Charles Clayton Dennie e David Morgan, associarono la presenza della caratteristica piega alla palpebra inferiore (nota come plica infraorbitale o piega di Dennie Morgan) alla dermatite atopica del bambino e dell’adulto. Nel 1949 il dermatologo italiano Marcello Comèl descrive quella che in seguito sarà denominata sindrome di Netherton, caratterizzata da dermatite atopica, eritrodermia ittiosiforme congenita e tricoressi invaginata.
DERMATITE ATOPICA, OCCHIAIE SECCHEZZA E PRURITO
Il termine ATOPIA indica una condizione di aumentata reattività del sistema immunitario nei confronti di alcuni stimoli ritenuti innocui per gran parte della popolazione. Essa può interessare l’apparato respiratorio (rinite, asma), il distretto oculare (congiuntivite), l’apparato digerente (allergie alimentari) e la pelle (dermatite atopica).
La dermatite atopica è una sindrome che può interessare tutte le fascie di età, ma oltre la metà dei casi si presenta entro il primo anno di vita. Nel lattante compare generalmente dopo il terzo mese, presentandosi con prurito e rossore localizzati prima al viso (soprattutto fronte e guance) e poi al tronco, alle pieghe flessorie di avambracci e gambe, mentre è solitamente risparmiata l’area del pannolino. Nel bambino più grande le chiazze tendono a diventare più secche, interessando simmetricamente le pieghe del collo, i gomiti e le ginocchia. Nell’adolescente e nell’adulto la pelle si presenta più ispessita e secca, soprattutto agli arti e talora si può localizzare alla nuca, agli angoli della bocca (cheilite atopica) e alle palpebre. Osserviamo dermatite atopica persino in adulti che in precedenza non avevano mai sofferto di tale problematica e in tal caso si parla di dermatite atopica tardiva dell’adulto (adult onset atopic dermatitis). Negli adulti con dermatite atopica a insorgenza tardiva i livelli totali di IgE possono essere anche nella norma, mentre nelle varianti cliniche a insorgenza ancor più tardiva, per esempio nella dermatite atopica degli anziani (very late onset atopic dermatitis) possiamo talora osservare valori di IgE totali anche molto alti. Nell’anziano la dermatite atopica può talora presentarsi con manifestazioni cliniche che ricordano la prurigo nodulare. Nella dermatite atopica il prurito è riferito come feroce e insopportabile, soprattutto nelle ore serali. La pelle atopica si presenta arida e intensamente pruriginosa a causa della ridotta attività di un enzima (δ6 desaturasi) coinvolto nel metabolismo di alcuni acidi grassi essenziali, detti omega 6. La secchezza eccessiva della pelle atopica (xerosi), predispone talora a fenomeni come la pitiriasi alba e la cheratosi follicolare (nota anche come cheratosi pilare, ittiosi follicolare o lichen spinulosus). Le pieghe cutanee sono spesso interessate dalla dermatite atopica, in particolare le grandi pieghe degli arti, le pieghe del collo e i solchi retroauricolari. Nei bambini atopici le chiazze eczematose possono a volte assumere una tipica forma rotondeggiante e in tal caso si parla di eczema nummulare. Tra i sintomi di dermatite atopica vanno considerati anche le occhiaie (iperpigmentazione orbitaria), il pallore centro facciale, il diradamento laterale delle sopracciglia (madarosi sopracciliare o segno di Hertoghe), il prurito e la desquamazione del cuoio capelluto, la pitiriasi amiantacea, le congiuntiviti ricorrenti, l’eczema periareolare della mammella, le dermatiti periorifiziali (dermatite periorale, dermatite atopica anogenitale), l’iperlinearità palmare (ittiosi delle mani e dei piedi), la desquamazione dei polpastrelli delle dita (pulpite atopica), l’eczema disidrosico, l’eczema glabellare, le ragadi sottoauricolari, l’ittiosi volgare, e un tipico aspetto sporco che può assumere la pelle del collo (atopic dirty neck). Il diradamento laterale delle sopracciglia (segno di Hertoghe) non si manifesta unicamente nei bambini atopici e quando presente, va differenziato da quadri clinici simili derivanti dallo sfregamento manuale e dal conseguente trauma meccanico delle sopracciglia (tricotillomania o pseudo Hertoghe). Strisciando un oggetto sulla pelle di una persona con dermatite atopica si osserva spesso una temporanea impronta biancastra, fenomeno noto in dermatologia come dermografismo (dermografismo bianco da vasocostrizione), in maniera più o meno analoga al dermografismo rosso osservato nelle persone con orticaria dermografica (dermografismo rosso da vasodilatazione). Si parla invece di una vera e propria marcia atopica in quelle persone che sviluppano una rinite o un’asma bronchiale proprio nel periodo in cui è rientrata una dermatite atopica di lunga durata. La dermatosi plantare giovanile è stata a lungo considerata una forma di dermatite atopica dell’età scolare ed è caratterizzata da piedi screpolati soprattutto in prossimità delle dita e dell’avampiede. Nei pazienti con dermatite atopica, persino la psoriasi, normalmente asintomatica, diventa più pruriginosa, e tale quadro viene indicato con il nome di psoriasi atopiforme.
Per quanto riguarda la funzione della barriera cutanea occorre ricordare che gli acidi grassi essenziali contribuiscono normalmente al mantenimento del film idrolipidico della pelle e quindi alla sua importante funzione barriera. L’applicazione o l’assunzione per via orale di queste sostanze naturali (es: acido linoleico) spesso può migliorare il quadro clinico. Generalmente la dermatite atopica migliora durante la stagione estiva, con l’acqua di mare e una graduale esposizione al sole, mentre un eritema solare importante (o da sorgenti irradiative artificiali), può talora indurre un peggioramento (cosiddetto fenomeno di Köebner), che in rari casi può manifestarsi con un quadro eritrodermico (es. eritrodermia atopica di Lewis Webb Hill).
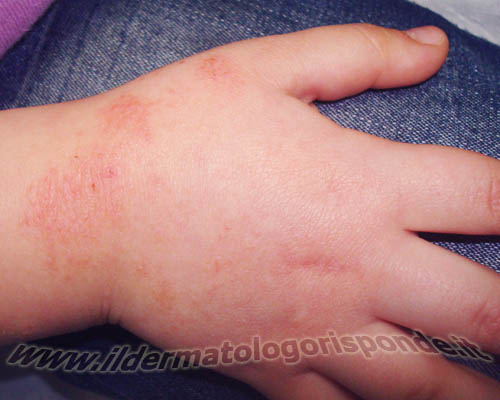
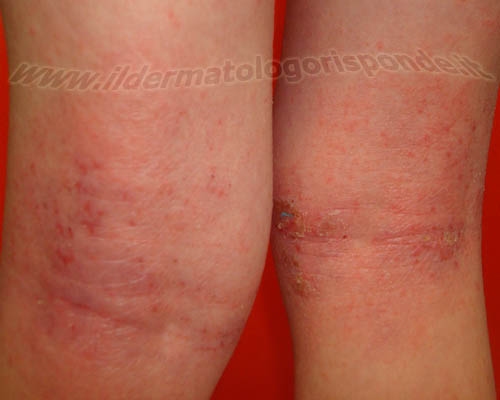
Immagini di dermatite atopica in età pediatrica con manifestazioni pruriginose localizzate alle mani e alle pieghe degli arti inferiori
LE CAUSE DELLA DERMATITE ATOPICA
Tra le cause di dermatite atopica sono coinvolti diversi fattori, tra cui una predisposizione genetica (per esempio alterata funzionalità delle proteine strutturali della barriera cutanea, metabolismo degli acidi grassi omega 6, up regulation dei recettori vanilloidi cutanei TRPV1, della callicreina 7, dei Toll Like Receptors TLR2, TLR4, TLR5, TLR9), e fattori di tipo ambientale (indebolimento della barriera cutanea, presenza di determinati allergeni). La quantità di sebo è minima nei bambini e negli anziani, pertanto un meccanismo simile si verifica nel cosiddetto eczema asteatosico degli anziani. Il fatto che la dermatite atopica si manifesti già intorno al 3° mese di vita, periodo di importanti dinamiche relazionali all’interno della simbiosi genitore bambino, può far pensare anche a una possibile componente psicosomatica (psico immuno dermatologia). Studi recenti sulla dermatite atopica, hanno dimostrato bassi livelli di IL-17 e di lipocalina 2 associata alle gelatinasi dei neutrofili (NGAL), entrambi modulatori del sistema immunitario e in particolare della cosiddetta bilancia Th1/Th2, con maggiore produzione di interleuchine come IL-4, IL-5, IL-9, IL-10, IL-13, IL-25, IL-31 e IL-33. L’insieme delle citochine (IL-4, IL-5, IL-9, IL-10, IL-13, IL-23, IL-25, IL-31, IL-33), delle immunoglobuline (IgE) e delle cellule (linfociti Th2, linfociti Th17, linfociti Th22, cellule dendritiche, eosinofili, mastociti, basofili) che prendono parte alla patogenesi della dermatite atopica sono alla base di un complesso processo flogistico denominato infiammazione di tipo 2. La cute atopica presenta una ridotta attività dei tool like receptors (TLRs) ed esprime bassi livelli di peptidi antimicrobici e di ß-defensine, risultando così più esposta a infezioni microbiche. Infatti non è raro riscontrare nei bambini atopici, l’associazione con verruche o mollusco contagioso. Nei pazienti con dermatite atopica è possibile che la ridotta funzionalità di una o più proteine strutturali che compongono la barriera cutanea (cheratine, acquaporine, caderine, selectine, catenine, involucrina, loricrina, eledina, zonulina, filaggrina, claudina, occludina, elfina, transglutaminasi epidermica, proteine desmosomiali e altre molecole di adesione) possa rendere la pelle atopica particolarmente permeabile e reattiva nei confronti di sostanze ambientali che in condizioni ordinarie non attraverserebbero una barriera cutanea integra, con conseguente infiammazione cutanea e ulteriore produzione di immunoglobuline IgE. I pazienti affetti da dermatite atopica possono sviluppare talora un’aumentata sensibilità nei confronti di alcuni farmaci e alimenti, con reazioni cutanee eccesive persino alle più comuni punture da insetto. La pelle dei pazienti con dermatite atopica appare particolarmente secca a causa di una ridotta quantità di lipidi epidermici tra cui ceramidi e colesterolo. Nelle chiazze di dermatite atopica anche il microbiota cutaneo è qualitativamente diverso (aumento relativo della quantità di stafilococchi rispetto ad altre specie normalmente presenti su cute meno secca come ad esempio streptococchi e cutibacterium acnes). Ma anche l’eccessiva presenza di stafilococchi su una cute così infiammata e disidratata è solo la conseguenza e non la causa della dermatite atopica (eczema microbico). In alcune forme di dermatite atopica del volto e del collo l’infiammazione marcata della cute può talora associarsi a un’aumentata presenza dei lieviti appartenenti al genere Malassezia. La dermatite atopica estrinseca (eczema atopico) è caratterizzata dalla presenza di livelli elevati di IgE e si può associare ad altre manifestazioni di atopia, come asma (50% dei casi) o rinite allergica (25% dei casi). Nella dermatite atopica intrinseca o atopiforme i livelli di IgE sono normali, e non associandosi altri segni di atopia come asma o rinite, il decorso della patologia è solitamente più rapido. In assenza di altri segni di atopia si parla anche di dermatite atopica costituzionale. Il prurito della dermatite atopica è scatenato prevalentemente dalle sostanze prodotte dai mastociti (es. istamina, prostaglandine, leucotrieni, PAF, etc), dagli eosinofili (es. leucotriene C4) e dai neutrofili (es. leucotriene B4) che si comportano a loro volta come liberatori di altra istamina (histamine releasing factors). A seconda dell’estensione e del grado di infiammazione cutanea la dermatite atopica può essere considerata di tipo lieve, moderata o grave, anche sulla base di diversi indicatori tra cui SCORAD, EASI, DLQI e IGA.
DERMATITE ATOPICA: COSA FARE
Per la diagnosi e la gestione del paziente affetto da dermatite atopica, il dermatologo dopo un’accurata visita specialistica può in certe circostanze richiedere alcuni esami come il dosaggio delle IgE totali (PRIST), il dosaggio delle IgE specifiche (RAST alimenti), il prick test (vengono testati sull’avambraccio allergeni come latte vaccino, uovo, grano, soia, pesce, arachidi, dermatofagoidi, etc), il patch test (vengono applicati sul dorso per 48 ore dei cerotti contenenti i più comuni allergeni) e l’atopy patch test (applicazione di speciali cerotti diagnostici contenenti forfora di gatto, acari della polvere e graminacee). La dieta di eliminazione è indicata solo se confortata dai test allergometrici. Al momento della visita saranno escluse possibili patologie correlate, in quanto l’eczema infantile può avere anche una genesi allergica (DAC) o irritativa (DIC). Tra gli esami da eseguire nei pazienti atopici, è importante ricercare ed eventualmente escludere una carenza di vitamina D.
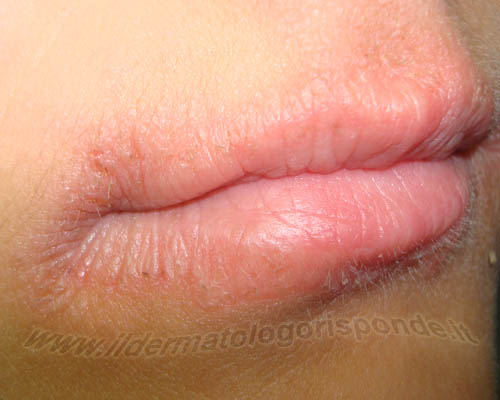
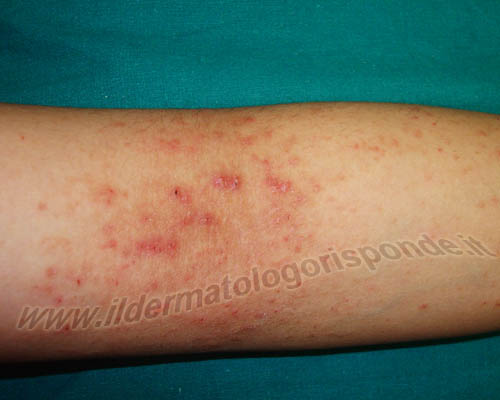
Dermatite atopica delle labbra (bocca atopica o cheilite atopica) e delle pieghe degli arti (foto in basso)
TERAPIA DERMATITE ATOPICA: CURE
I moderni protocolli terapeutici per la dermatite atopica prevedono un approccio multimodale finalizzato al ripristino della funzione barriera cutanea e al controllo dell’infiammazione e del prurito. Essi includono l’impiego di creme emollienti e oli da bagno, in grado di migliorare l’integrità della barriera epidermica, nonché integratori dietetici a base di acidi grassi essenziali (in particolare omega-6, come l’olio di borragine). Nelle fasi di riacutizzazione si associano corticosteroidi topici per brevi periodi, antistaminici per via orale e immunomodulatori topici (quali inibitori della fosfodiesterasi 4, inibitori della calcineurina e aliamidi). In casi selezionati può essere indicato il ricorso alla elio- e fototerapia, mediante esposizione controllata alla luce solare o a sorgenti artificiali dermatologiche. Il prurito nella dermatite atopica non è esclusivamente mediato dall’istamina, ma coinvolge molteplici vie neuro-immunologiche; di conseguenza, gli antistaminici sistemici, se utilizzati in monoterapia, non sempre determinano un beneficio clinico significativo. Analoghe considerazioni valgono per gli antistaminici topici, caratterizzati da efficacia limitata e da un possibile rischio di reazioni di fotosensibilizzazione. Accanto alle terapie convenzionali, i moderni farmaci biotecnologici a base di anticorpi monoclonali (ad esempio dupilumab) agiscono legandosi alla subunità α del recettore condiviso per le interleuchine IL-4 e IL-13 (IL-4Rα), citochine centrali nella patogenesi della dermatite atopica, inibendone la trasduzione del segnale e modulando la risposta immunitaria di tipo Th2. Il crisaborolo, il difamilast e il roflumilast sono inibitori della fosfodiesterasi 4 (PDE4) e rappresentano tra le principali opzioni topiche di recente introduzione per la dermatite atopica lieve-moderata, esercitando un effetto antinfiammatorio mediante l’aumento dei livelli intracellulari di AMP ciclico. Tra le ulteriori terapie topiche si segnala il tapinarof (o benvitimod), agonista del recettore degli idrocarburi arilici (AhR), con azione immunomodulante e di supporto al ripristino della barriera cutanea. In ambito sperimentale e nella pratica clinica più recente sono allo studio o già disponibili nuove molecole, tra cui amlitelimab e rocatinlimab (anticorpi monoclonali diretti contro l’asse OX40/OX40L dei linfociti T), lebrikizumab e tralokinumab (anticorpi monoclonali diretti contro l’interleuchina IL-13), nemolizumab (anticorpo monoclonale diretto contro il recettore dell’interleuchina IL-31, rilevante soprattutto per il controllo del prurito), fezakinumab (anticorpo monoclonale diretto contro l’interleuchina IL-22) e tezepelumab (anticorpo monoclonale diretto contro la TSLP), oltre a strategie emergenti rivolte contro le alarmini epiteliali, come l’interleuchina IL-33. Ulteriori approcci includono farmaci diretti contro le vie di traffico linfocitario, come i modulatori del recettore della sfingosina-1-fosfato, e target coinvolti nella migrazione dei linfociti Th2, come l’asse TARC/CCR4. Tra le strategie immunomodulanti innovative si annovera il rezpegaldesleukin, agonista selettivo del recettore dell’interleuchina 2, in grado di promuovere l’espansione dei linfociti T regolatori e di ristabilire l’omeostasi immunitaria. Gli inibitori delle Janus chinasi (JAK), quali abrocitinib, baricitinib e upadacitinib per uso sistemico, e ruxolitinib e delgocitinib per uso topico, rappresentano una classe terapeutica consolidata nel trattamento delle forme moderate-gravi di dermatite atopica, con un meccanismo di blocco della trasduzione del segnale di numerose citochine coinvolte nella risposta infiammatoria di tipo Th2 e un profilo di sicurezza in progressivo affinamento. Il benralizumab, il mepolizumab e il reslizumab (anticorpi monoclonali diretti contro l’interleuchina IL-5 o il suo recettore) trovano invece indicazione prevalentemente nelle patologie eosinofiliche e non rappresentano, allo stato attuale, un trattamento standard per la dermatite atopica. Accanto ai trattamenti farmacologici, la gestione della dermatite atopica include anche misure di supporto e dermocosmetiche volte al ripristino della barriera cutanea, quali detergenti delicati senza parabeni, emollienti ricchi in lipidi fisiologici (ceramidi e fosfolipidi) e formulazioni idratanti a base di sostanze igroscopiche come acido ialuronico e glicoli. Le formulazioni topiche possono includere attivi con proprietà lenitive e antipruriginose, come alfa-bisabololo, acido beta-glicirretico, vitamina E, polifenoli e acido boswellico, oltre a molecole con azione sui recettori vanilloidi o cannabinoidi (per esempio PEA e fitocannabinoidi). Le creme e gli emollienti utilizzati per la skincare quotidiana devono essere formulate con un ridotto potenziale allergenico, evitando fragranze, conservanti sensibilizzanti e metalli come il nichel, al fine di minimizzare il rischio di reazioni irritative o allergiche. Per la terapia della dermatite atopica è importante sia nei bambini che negli adulti, comunicare una buona compliance, attraverso un percorso di educazione terapeutica continua tra il dermatologo, il paziente e i familiari del paziente, in modo da poter migliorare la qualità di vita, soprattutto nelle forme di dermatite atopica cronica e recidivante.
