Balanite psoriasica
riceve a SALERNO
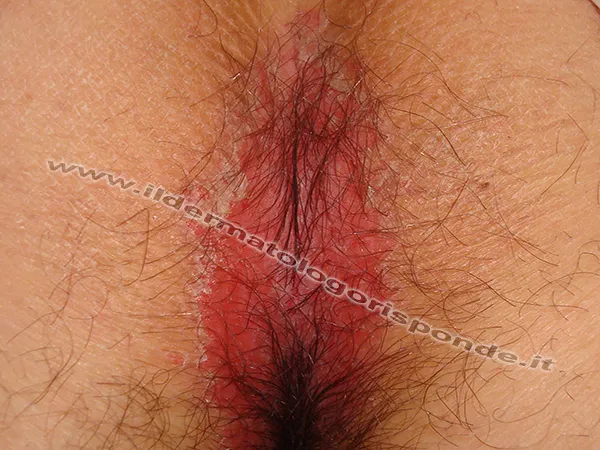
La balanite psoriasica può presentarsi con macchie rosse sul glande
La balanite psoriasica è una condizione infiammatoria del glande che può avere un andamento sia cronico (cioè con una durata superiore alle 6 settimane) che recidivante (cioè con periodi tranquilli alternati a episodi di maggior irritazione delle parti intime). La balanite psoriasica è anche nota con il nome di psoriasi genitale ed è caratterizzata da aree eritematose poco o per nulla desquamate. Quando la psoriasi genitale interessa unicamente il prepuzio tale condizione prende il nome postite psoriasica e sui testi antichi di dermatologia è nota come psoriasis preputialis. Quando la psoriasi genitale interessa contemporaneamente il glande, il prepuzio e il solco balanoprepuziale si parla invece di balanopostite psoriasica. Solitamente non si associa a prurito intimo, ma qualche volta può provocare bruciore soprattutto durante i rapporti sessuali. Per alcuni pazienti, anche quando la balanite psoriasica non causa particolari fastidi come ad esempio prurito intimo o bruciore, i continui episodi di arrossamento del glande e del prepuzio, possono talora rendere la balanite psoriasica una condizione piuttosto imbarazzante.

Psoriasi genitale nell’uomo e nella donna
In alcune persone affette da psoriasi volgare le manifestazioni cutanee possono manifestarsi anche a livello genitale, nel sesso maschile sotto forma di una balanite psoriasica, e nel sesso femminile sotto forma di una vulvite psoriasica. Il termine psoriasi deriva dal greco antico (psora = squama) perché sulla cute dei distretti extragenitali è proprio così che di solito si presenta. Al cuoio capelluto ad esempio, la psoriasi si manifesta sotto forma di una desquamazione più o meno abbondante che ricorda la comune forfora. Sul tronco e sugli arti può manifestarsi con chiazze eritemato squamose, raramente pruriginose. Al palmo delle mani e alla pianta dei piedi la psoriasi può manifestarsi sotto forma di ispessimento cutaneo e talora arrossamento e persino ragadi. Vi sono pazienti con psoriasi localizzata esclusivamente alle unghie e in nessun altro distretto corporeo (onicodistrofia psoriasica o psoriasi ungueale). Così come esistono persone con una psoriasi che interessa unicamente le articolazioni (artrite psoriasica o psoriasi artropatica) senza mai sviluppare chiazze psoriasiche sulla pelle del viso, del corpo o dei genitali. Vi sono anche persone in cui la psoriasi si manifesta unicamente allo scroto (psoriasis scrotalis), ai genitali esterni (psoriasi genitale), alla regione anale (psoriasi anale) o alle pieghe inguinali (psoriasi inversa o intertrigine psoriasica). Se invece interessa sia i genitali che la zona anale e perianale (per esempio solco intergluteo), si parla invece di psoriasi anogenitale. Quando la psoriasi si manifesta in forma lieve, peraltro localizzata in un solo distretto corporeo e non in altri (ad esempio solo ai genitali o soltanto alle unghie) si parla indifferentemente di psoriasi minima o di terreno psoriasico. In questi casi il paziente potrebbe non aver mai avuto in precedenza manifestazioni psoriasiche, né svilupparne di nuove in futuro. In alcuni pazienti con lieve terreno psoriasico vi è spesso qualche familiare (per esempio tra i genitori, cugini, zii, nonni) con una forma più evidente di psoriasi, e che è man mano scomparsa nelle generazioni.

I sintomi della balanite psoriasica
I pazienti con balanite psoriasica sono spesso asintomatici, ma a volte riferiscono sintomi lievi e temporanei, sotto forma di prurito intimo, di lieve bruciore durante i rapporti sessuali, di moderata ipersensibilità del glande, di parestesie a tipo formicolio sotto cute o più raramente di una diminuita sensibilità tattile). Un vero e proprio dolore intimo (per esempio penodinia, vulvodinia, anodinia) è di raro riscontro nei pazienti psoriasici, ma può a volte essere riferito da alcuni pazienti con psoriasi genitale particolarmente infiammata, persistente o recidivante. A livello visivo si presenta invece con periodici arrossamenti genitali, che vanno da piccoli puntini rossi sul glande fino a macchie eritematose che a volte possono confluire in aree di rossore estese a gran parte di glande e prepuzio (balanopostite psoriasica). Nel corso della giornata tale rossore può rientrare spontaneamente o peggiorare durante la detersione e soprattutto dopo i normali rapporti sessuali, accentuato dello sfregamento meccanico, dai lavaggi troppo frequenti o dalla scarsa lubrificazione. Nella donna la vulvite psoriasica si localizza prevalentemente alla cute delle grandi labbra, con rossore e dolore durante i rapporti (dispaurenia) che deve far sospettare, ricercare ed escludere un’eventuale vulvodinia. Sia nell’uomo che nella donna la psoriasi genitale ha una caratteristica: le aree eritematose sono fugaci, nel senso che possono rientrare e ripresentarsi con tempi e modalità diverse in punti anche diversi del glande, del prepuzio, o della vulva. La psoriasi del corpo del pene, dello scroto e delle grandi labbra è invece più facilmente riconoscibile perché presenta una desquamazione simile alle chiazze psoriasiche classiche dei distretti cutanei extra genitali. La psoriasi anogenitale localizzata al glande, al frenulo, al prepuzio, all’ano, al clitoride, alla forchetta e alle piccole labbra appare invece molto più eritematosa, dolente e solo raramente è desquamata.
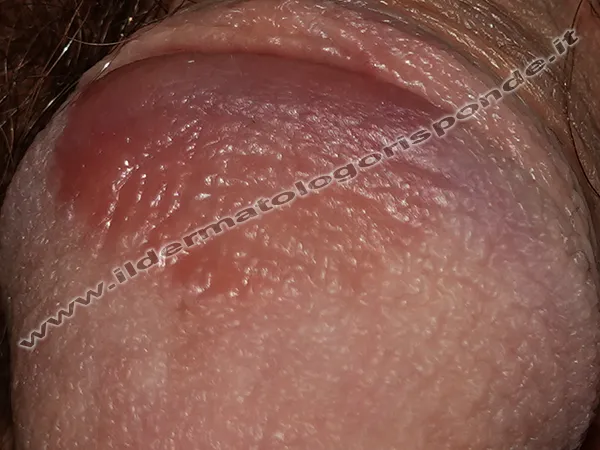
Le cause della psoriasi genitale
Le cause della psoriasi non sono ancora del tutto note. Nella patogenesi della balanite psoriasica svolgono un ruolo fondamentale sia la predisposizione genetica (familiarità) che l’immunità. Nelle persone predisposte, persino alcuni farmaci possono talora scatenare o esacerbare una psoriasi. Alcuni pazienti riferiscono la comparsa o il peggioramento della psoriasi in seguito a improvvisi cambiamenti avvenuti nella loro sfera relazionale, motivo per cui a volte la psoriasi viene riportata con il termine popolare di dermatite da stress. Nel processo flogistico delle chiazze psoriasiche sono coinvolte svariate citochine proinfiammatorie (tra cui interleuchina IL-1, IL-12, IL-17A, IL17F, IL-23, TNFα, CD80, CD86). In questa cascata citochinica è coinvolto anche l’enzima fosfodiesterasi 4. Tali target molecolari sono talora sfruttati ai fini terapeutici come potenziale bersaglio di alcuni farmaci attualmente utilizzati per il trattamento della psoriasi a placche o di altre varianti cliniche di psoriasi. I rapporti sessuali tendono a peggiorare il rossore, a causa dello sfregamento meccanico dei tessuti già infiammati. A volte anche il partner può infiammarsi se tale rapporto è poco lubrificato, a causa del maggior attrito.
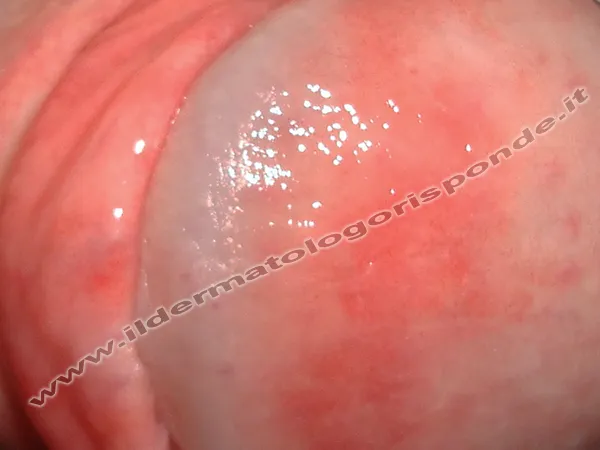
Qual è il tempo di incubazione della balanite psoriasica?
È immediato! Rispetto alle vulvovaginiti e alle balanopostiti veneree che in genere insorgono con una latenza di qualche settimana da un eventuale rapporto a rischio (periodo di incubazione di giorni o settimane a seconda del microrganismo coinvolto), il rossore e il bruciore intimo da psoriasi genitale sono immediati, nel senso che a causa dello sfregamento meccanico l’irritazione si manifesta gia durante il rapporto sessuale o poco dopo, indipendentemente dalla presenza o meno di eventuali malattie veneree.

La diagnosi balanite psoriasica
Al momento della visita dermatologica la diagnosi di psoriasi genitale è quasi istantanea in quei pazienti che hanno già manifestazioni psoriasiche in corso in altre parti del corpo (per esempio nelle sedi classiche come cuoio capelluto, gomiti, ginocchia e unghie). Quando invece sono interessati unicamente i genitali, la diagnosi di balanite psoriasica o di vulvite psoriasica può essere meno immediata, e in questi casi è importante la diagnosi differenziale con altri tipi di balanite e di vulvite (per esempio balanite xerotica, balanite seborroica, balanite irritativa, balanite cronica, balanite diabetica, balanite di Zoon, lichen planus, lichen sclerosus, leucoplachia genitale).

Quali esami servono per la balanite?
In presenza di una qualsiasi balanite o balanopostite è importante ricercare ed escludere sia clinicamente che attraverso i comuni esami delle malattie veneree, eventuali malatie sessualmente trasmissibili (per AIDS, sifilide, gonorrea, ulcera molle, linfogranuloma venereo, granuloma inguinale, condilomi, papulosi bowenoide, herpes genitale, mollusco contagioso, candidosi, tricomoniasi, scabbia, pediculosi, infestazioni da parassiti, infezioni da Clamidia, infezioni da Micoplasma). Gli esami per le malattie veneree possono essere di diverso tipo (per esempio prelievo ematico, ricerca acaro, esame microscopico miceti, esame colturale, tampone cutaneo), e vanno effettuati con tempistiche diverse, a seconda della data dell’eventuale rapporto a rischio e del periodo di incubazione di ciascun microrganismo coinvolto. L’esito degli esami per le malattie veneree può essere talora falsato da eventuali terapie farmacologiche “fai da te”, che potrebbero dare falsi negativi, motivo per il quale per sapere quando e quali esami venerei effettuare è importante stabilirlo al momento della visita venereologica, anche sulla base di quanto emergerà dalla stessa. Nelle aree psoriasiche il microbiota cutaneo è diverso rispetto a quello normalmente presente nelle aree non infiammate. Alcune volte il tampone cutaneo evdenzia germi saprofiti e non venerei, che sono la conseguenza delle aree infiammate, e non la causa, un po’ come accade negli adolescenti con acne o nei bambini con dermatite atopica, dalla cui cute infiammata emerge spesso un’alterazione del microbiota cutaneo, che rappresenta la conseguenza dell’infiammazione e non la causa. Per qualsiasi dubbio o chiarimento di fronte a un esame venereo positivo, occorre pertanto comunicarlo al proprio venereologo di riferimento.

Quando è utile la biopsia genitale?
La biopsia del glande, del prepuzio o della vulva, può essere preziosa in determinate situazioni (per esempio nel caso di un sospetto carcinoma spinocellulare genitale o di un’eritroplasia di Queyrat, etc) ma l’esame istologico di molte balaniti e vulviti non veneree è spesso aspecifico, nel senso che non aggiunge elementi aggiuntivi alla diagnosi clinica. Nei pazienti con psoriasi genitale che presentano chiazze psoriasiche localizzate anche in altri distretti corporei, l’indice PASI consente di monitorare la gravità e l’estensione della psoriasi prima, durante e dopo una terapia farmacologica. Oltre al PASI index, nel follow up del paziente dermatologico con psoriasi extragenitale ci sono ulteriori strumenti che consentono di monitorare il buon andamento della terapia farmacologica, come ad esempio il DLQI e il BSA
Che differenza c’è tra la balanite psoriasica e la psoriasi classica localizzata su gomiti e ginocchia?
Nessuna! Sono localizzazioni diverse dello stesso processo infiammatorio. Le differenze macroscopiche osservabili a occhio nudo (per esempio rossore anziché desquamazione) e la differente sintomatologia (ad esempio prurito o bruciore) risiedono nel fatto che i genitali esterni sono rivestiti da una pelle un po’ diversa rispetto a quella presente negli altri distretti corporei. A livello degli orifizi genitali il passaggio tra la cute esterna e la mucosa interna non è brusco, ma è graduale. Si parla infatti di pseudomucosa genitale o semimucosa genitale. Rispetto alla cute esterna, la semimucosa genitale è meno cheratinizzata, più idratata e più innervata. Ciò rende questo speciale tessuto di transizione tra i più sensibili del corpo umano, e per tale motivo in sessuologia clinica i genitali esterni vengono inclusi tra le principali zone erogene del corpo umano. La semimucosa genitale produce continuamente un muco più o meno denso che riduce lo sfregamento meccanico durante i rapporti sessuali. Il microbiota genitale è diverso rispetto al microbiota di altri distretti corporei. Pertanto glande, prepuzio, uretra, clitoride, piccole labbra e canale anale sono rivestiti da una pseudomucosa genitale che è un vero e proprio un tessuto di transizione, cioè che ha caratteristiche istologiche, anatomiche, meccaniche e microbiologiche a metà strada tra quelle della cute esterna (più secche, più resistenti e poco permeabili) e delle mucose interne (più umide, meno resistenti e più permeabili). Uno scenario simile lo riscontriamo anche intorno a qualsiasi altro orifizio esterno del corpo umano (per esempio condotto uditivo, narici, labbra). Pertanto anche il microbiota delle semimucose sarà un ecosistema di transizione e intermedio tra quello presente nelle regioni più aride della cute e quello osservato nelle aree più umide delle mucose. Pertanto sia la vulnerabilità che eventuali infezioni delle semimucose genitali avranno caratteristiche diverse rispetto agli stessi fenomeni localizzati sulla cute esterna o nelle mucose interne.
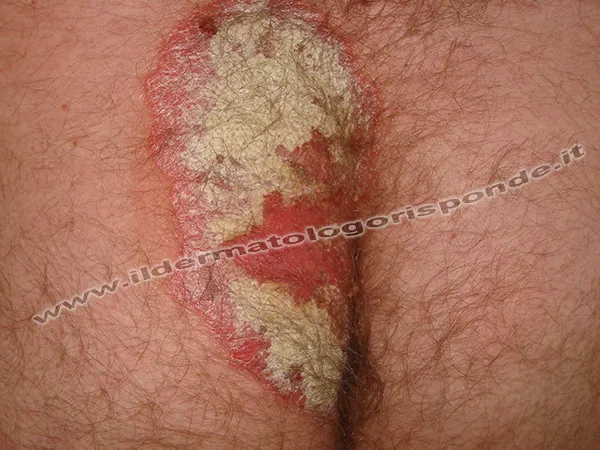
Penoscopia e vulvoscopia
La penoscopia e la vulvoscopia sono metodiche rapide e non invasive (genitoscopia), e in presenza di psoriasi genitale possono essere utili nel ricercare il pattern vascolare a cespuglio presente nelle aree maggiormente infiammate (infiammoscopia). Nelle aree interessate da vulvite psoriasica o da balanite psoriasica i capillari appaiono infatti dilatati e tortuosi, assumendo un aspetto morfologico che ricorda un cespuglio. Oltre che ispezionare eventuali infezioni veneree da HPV, attraverso penoscopia, anoscopia e vulvoscopia è possibile osservare sia fenomeni infiammatori (per esempio balanite, anite, vulvite), sia formazioni fisiologiche dell’area anogenitale (per esempio papule perlacee, grani di Fordyce, angiomi rubini, nevi, angiocheratomi, cheratosi seborroiche, fibromi penduli, cheloidi) e distinguerle da manifesazioni patologiche di più rara osservazione in questi distretti corporei, come ad esempio il melanoma e il basalioma. Al momento della visita dermatologica l’osservazione delle pieghe inguinali con la lampada di Wood servirà a escludere fenomeni di intertrigine da eritrasma (fluorescenza rosso corallo) o da tinea inguinale (fluorescenza verdastra) e confermare o escludere una psoriasi invertita delle pieghe inguinali, spesso associata a episodi di balanopostite psoriasica o di vulvite psoriasica.

La balanite psoriasica è infettiva?
No, la balanite psoriasica non è infettiva. Il suffisso -ite sta per infiammazione e non per infezione. Quando tale processo infiammatorio è particolarmente intenso o prolungato può avvolte verificarsi uno stravolgimento temporaneo della flora microbica locale (disbiosi genitale) con aumento del numero di colonie di alcuni batteri saprofiti già normalmente presenti nelle persone che non hanno alcuna forma di balanite.

Ho una balanite psoriasica. Per sicurezza ho fatto anche un tampone, ma non è uscito niente. Come è possibile?
L’esame effettuato indica che non ha nulla di infettivo, ma ciò non significa che non ha nulla. La balanite psoriasica è un processo infiammatorio del glande e non un’infezione, pertanto l’esito dell’esame è corretto. La psoriasi genitale non è infettiva. Infatti non tutte le problematiche genitali sono infettive. Da questo punto di vista consideri la balanite psoriasica come la vitiligine, nel senso che pur essendo una malattia localizzata ai genitali, non è trasmissibile attraverso i rapporti sessuali.

Psoriasi genitale nei bambini
La psoriasi genitale può esordire già in età pediatrica sia sotto forma di balanite psoriasica che di vulvite psoriasica. Nel lattante si chiama napkin psoriasis o psoriasi da pannolino, perché può a volte estendersi all’intera area del pannolino. La psoriasi genito gluteale è la variante clinica di psoriasi più frequente nei neonati. Le aree eritematose appaiono particolarmente lucide anziché desquamate. Il caldo umido dell’area del pannolino e lo sfregamento meccanico può talora peggiorare il quadro clinico attraverso un fenomeno noto in dermatologia come isomorfismo reattivo o fenomeno di Köebner. La psoriasi genitale dei bambini entra in diagnosi differenziale con diversi tipi di dermatite da pannolino, come ad esempio la dermatite seborroica, la dermatite atopica, l’eczema da contatto e le infezioni da Candida albicans, di non raro discontro nei bambini piccoli. La psoriasi da pannolino si associa spesso a manifestazioni psoriasiche di aree extragenitali che ne facilitano la diagnosi differenziale con manifestazioni cutanee apparentemente simili.

Psoriasi genitale negli anziani
Vulvite psoriasica e balanite psoriasica possono insorgere a tutte le età, persino in età senile. Sapere che la balanite psoriasica è presente anche in quelle fasce di età che non hanno ancora avuto rapporti (età pediatrica) o che hanno meno occasioni di rapporti (per esempio età geriatrica) serve anche ad abbattere il pregiudizio secondo il quale le vulviti e le balaniti sono solo di tipo venereo, evitando allarmismi e accanimenti diagnostici che possono a volte esporre al rischio di sviluppare una vera e propria venereofobia. Se una napkin psoriasis può essere scatenata dal contatto con pannolini e pannoloni, vulvite psoriasica e balanopostite psoriasica sono di non raro riscontro anche nei bambini e nei pazienti anziani che non utilizzano tali presìdi sanitari.
Classificazione della psoriasi genitale
Nella classificazione internazionale ICD-11 la psoriasi anogenitale è indicata con il codice: EA90.53, seguito poi da un indice topografico a seconda della localizzazione (per esempio psoriasi perineale (XA53N9), psoriasi del pene (XA7QV2), psoriasi vulvare (XA78U5):
| Sede | ICD-11 |
|---|---|
| Glande (balanite) | XA0MH6 |
| Frenulo | XA7V24 |
| Prepuzio (postite) | XA71S4 |
| Solco balanoprepuziale (balanopostite) | XA54U4 |
| Corpo del pene | XA9A26 |
| Radice del pene (superficie dorsale) | XA03Y8 |
| Superficie ventrale del pene | XA3D56 |
| Sede | ICD-11 |
|---|---|
| Clitoride | XA3C45 |
| Vestibolo | XA1A52 |
| Forchetta | XA0565 |
| Cute delle grandi labbra | XA53N9 |
| Muosa delle piccole labbra | XA11L9 |

La psoriasi inversa dell’area anogenitale è nota con diversi sinonimi, tra cui psoriasi invertita, psoriasi intertriginosa, anite psoriasica, psoriasi inguinale e intertrigine psoriasica. Nella classificazione internazionale ICD-11 questa variante clinica di psoriasi è schedata con la sigla EA90.52.

Terapia della balanite psoriasica
La cura della balanopostite psoriasica e della vulvite psoriasica si basa su farmaci sia topici che sistemici. I farmaci per uso topico (per esempio tinture, unguenti, creme, paste, emulsioni) devono essere adatti per le parti intime. Su questo aspetto occorre prestare molta attenzione, poiché alcuni farmaci prescritti per la cura della psoriasi della cute extragenitale (per esempio cuoio capelluto, viso, tronco, arti) potrebbero essere mal tollerati su zone delicate come il pene, l’ano o la vulva. Pur trattandosi della stessa patologia, la semimucosa anogenitale è più permeabile ai farmaci rispetto alla cute degli altri distretti corporei. Nei pazienti con balanopostite psoriasica è importante utilizzare detergenti intimi delicati, senza parabeni e altre posibili altre sostanze sensibilizzanti. Vanno evitati lavaggi troppo frequenti che potrebbero alterare sia il film idrolipidico dei genitali esterni che il delicatissimo microbiota genitale. Le creme al cortisone o a base di analoghi della vitamina D, vanno utilizzate per brevi periodi e limitatamente al periodo concordato con il proprio medico al momento della visita dermatologica. Stesso discorso vale per alcuni immunomodulatori topici, come ad esempio gli inibitori delle calcineurine, spesso mal tollerati in zone così delicate. In alcuni pazienti con psoriasi genitale moderata o severa, tra le varie opzioni terapeutiche attualmente disponibili, sono inclusi anche alcuni inibitori orali della fosfodiesterasi tipo 4 (PDE4) come ad esempio Apremilast, già impiegati nel trattamento di altre forme di psoriasi. Nei pazienti con psoriasi del pene in cui è interessata solo la cute esterna del corpo del pene e non le semimucose di glande e prepuzio, i farmaci topici sono meglio tollerati se applicati in minima quantità e massaggiati fino al completo assorbimento della crema o dell’unguento. Alcune paste dermatologiche (per esempio pasta all’acqua, pasta all’amido, pasta all’ossido di zinco, pasta rosa di eosina, biopasta riparatrice) sono bel tollerate nei pazienti con vulvite psoriasica o balanopostite psoriasica, mentre gli unguenti a base di cheratolitici (per esempio a base di urea, acido salicilico, acido lattico) non sono quasi mai tollerati alle parti intime, pur essendo ampiamente utilizzati per la cura della psoriasi in altre parti del corpo. Le creme idrofobe a base di vitamina E e il gel di aloe sono di solito ben tollerati. La maggior parte di schiume, spray, gel e lozioni idroalcoliche, pur essendo utili nel trattamento di alcune forme di psoriasi del cuoio capelluto, sono mal tollerate sui genitali esterni e non andrebbero utilizzati nel trattamento dei pazienti con balanite psoriasica o vulvite psoriasica. La terapia più appropriata sarà valutata al momento della visita medica presso il proprio dermatologo di riferimento, sulla base di quanto emergerà dalla visita.