Pitiriasi versicolor o fungo di mare
SALERNO
- Pitiriasi versicolor: definizione della malattia
- La pitiriasi versicolor è una discromia cutanea non infettiva associata alla proliferazione eccessiva del lievito Malassezia furfur. Spesso compare a fine estate ed è per questo che viene impropriamente denominata fungo di mare. La parola «pitiriasi» deriva dal greco (πίτυρον = crusca) ed è utilizzata per descrivere la presenza di finissime squame, simili alla crusca, sulle chiazze in fase attiva della malattia. Il termine «versicolor» invece deriva dal latino (versicolòrem = che cambia colore), per la presenza di chiazze di diverso colore, a seconda della fase della malattia e della variante clinica (es. pitiriasi versicolor ipocromica, ipercromica, eritematosa, atrofica, etc). Sinonimi della malattia: tinea versicolor, tigna versicolore, pytiriasis versicolor alba, pytiriasis versicolor tropica, acromia parassitaria di Jeanselme, tinea flava, tinea nigra.
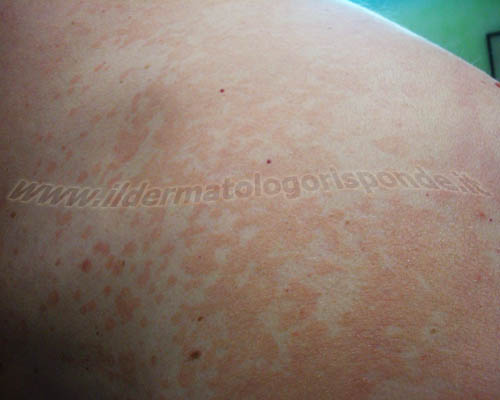
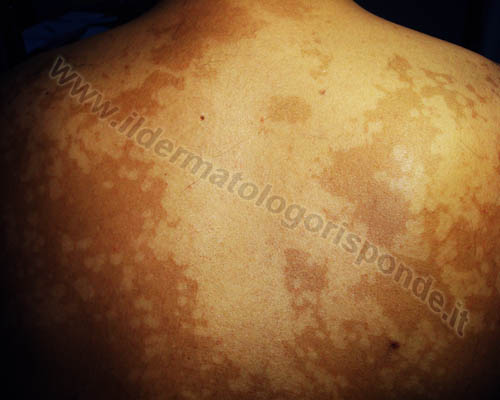
Foto: pitiriasi versicolor pigmentata (foto in alto) ed eritematosa (foto in basso)
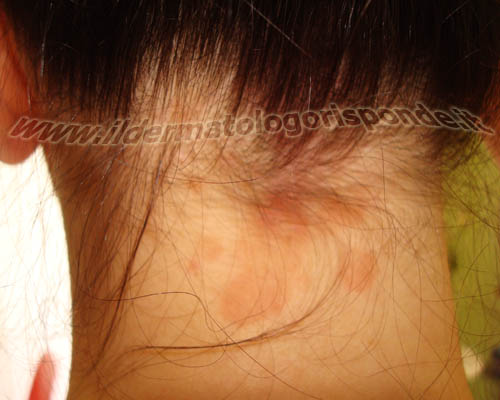
Pitiriasi versicolor: cenni storici
I medici del passato attribuivano enorme importanza alle macchie bianche della pelle, essendo esse un sintomo comune a diverse malattie dermatologiche, incluse lebbra e sifilide. L’origine micotica della malattia fu identificata nel 1846 dal dermatologo tedesco Karl Ferdinand Eichstedt. Prima di allora, si associava la pitiriasi versicolor alla possibile presenza di malattie del fegato e le chiazze cutanee discromiche venivano pertanto definite macchie epatiche. Nel 1889 il medico francese Henri Ernest Baillon coniò il nome di Malassezia furfur (in onore dell’istologo francese Louis Charles Malassez) per distinguere questi microrganismi da altri tipi di miceti. Nel III libro del vecchio testamento della Sacra Bibbia (Levitico 13:2) è riportato che i soggetti affetti da macchie cutanee acromiche, venivano condotti dal sacerdote Aronne, il quale aveva sette giorni di tempo per dichiarare il soggetto impuro e metterlo in quarantena fino alla scomparsa delle chiazze. In un altro libro dell’antico testamento (Nu 12:10) si parla di Miriam, che fu colpita da «lebbra bianca come la neve» e messa in quarantena per 7 giorni, trascorsi i quali fu guarita dal Signore. Ogni eruzione cutanea poteva in passato essere considerata un caso di lebbra e toccava al sacerdote prendere una decisione a cui il malato, per il bene della comunità doveva sottostare. Nel Papiro di Ebers (1550 a.C.) le discromie cutanee, iniziano a essere distinte in 2 gruppi, quelle caratterizzate dalla sola variazione del colore (probabilmente pitiriasi versicolor e vitiligine) e quelle caratterizzate da noduli e variazioni del colore (lebbra). La pitiriasi versicolor fu descritta con questo nome soltanto nel 1778 dal dermatologo inglese Robert Willan, nel suo trattato: description and treatment of cutaneous diseases. Fino ad allora si utilizzavano diversi sinonimi per indicare la malattia. Il dermatologo londinese William James Erasmus Wilson ad esempio, utilizzava il termine cloasma epatico. Già altri autori prima di lui, avevano attribuito la pitiriasi versicolor a possibili anomalie del fegato. Infatti nel 1596 il medico tedesco Reiner Gathmann (Solenander) riportò un caso di pitiriasi versicolor in una donna, descrivendone le chiazze cutanee come macchie epatiche. Anche il medico tedesco Daniel Sennert utilizzò il termine di macchie epatiche nel 1629, distinguendo però accuratamente la malattia da altri tipi di discromie cutanee.
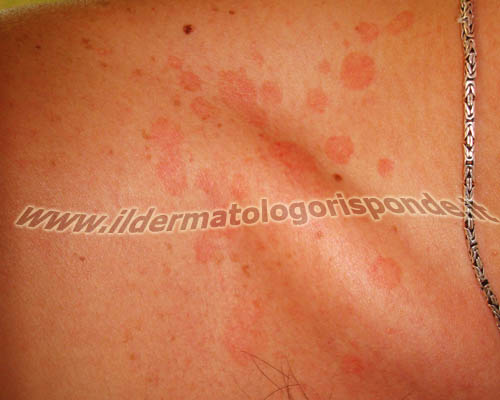
Foto: pitiriasi versicolor della regione clavicolare (foto in alto) e della regione dorsale (foto in basso)
Fu il medico tedesco Karl Ferdinand Eichstedt nel 1846 ad associare per primo la pitiriasi versicolor con un’infezione fungina. Importanti studi sulla pitiriasi versicolor furono effettuati intorno al 1850 dal medico tedesco Johann Bernhard Aloys von Gudden. Nel 1853 il biologo francese Charles Philippe Robin denominò il germe patogeno riscontrato da Eichstedt con il nome di Microsporon furfur, pensando ai dermatofiti (perciò il nome di tigna versicolore). Nel 1889 il medico francese Henri Ernest Baillon coniò il nome di Malassezia per distinguere questi microrganismi dai dermatofiti. Nel 1904 il dermatologo francese Raymond Jacques Adrien Sabouraud identificò un organismo in grado di generare forfora denominandolo Pityrosporum malassezii, in onore dell’istologo francese Louis Charles Malassez. Nel 1951, Morris Gordon distinse la Malassezia furfur in pityrosporum orbicolare e pityrosporum ovale. Nel 1963 Frances Keddie e Smith Shadomi, studiando le differenze e le analogie tra il Pytirosporum orbicolare e il Pytirosporum ovale conclusero che entrambe le forme, corrispondevano a momenti patogenetici diversi del lievito Malassezia furfur. Infatti le spore di Malassezia furfur hanno solitamente una forma ovale (Pityrosporum ovale) nella fase saprofitica e una forma più rotondeggiante (Pityrosporum orbicolare) nella fase patogena. Attualmente infatti i termini malassezia furfur, malassezia ovale, pitirosporum orbicolare e pitirosporum ovale sono utilizzati come sinonimi. Fin da quando fu isolato il Microsporon furfur (Charles Philippe Robin, 1853), la Malassezia è stata descritta con diversi nomi, tra cui ricordiamo Cryptococcus psoriasis (Sebastiano Rivolta, 1873), Saccharomyces ovalis e sphericus (Giulio Bizzozzero, 1874), Saccharomyces capillitii (Oudemans, 1885), Malassezia furfur (Henri Ernest Baillon, 1889), Flaschenbazillus (Unna, 1894), Pityrosporum malassezii (Raymond Jacques Adrien Sabouraud, 1904), Microsporon tropica (Aldo Castellani, 1905), Microsporon mansoni (Aldo Castellani, 1905), Pityrosporum cantlieni (Aldo Castellani, 1908), Microsporon macfadyeni (Aldo Castellani, 1908), Dermatophyton malassezi (Dold, 1910), Pityrosporum ovale (Aldo Castellani e Albert John Chalmers, 1913), Malassezia tropica (Panja, 1927), Monilia furfur (Vuillemin, 1931), Pityrosporum orbicolare (Morris Gordon, 1951). Nel 1996 i gruppi di studio diretti da Eveline Guého e Takashi Sugita, hanno classificato 7 specie di Malassezia, tra cui Malassezia furfur, Malassezia pachydermatis, Malassezia sympodialis, Malassezia globosa, Malassezia obtusa, Malassezia restricta e Malassezia slooffiae. Negli ultimi anni sono state identificate altre specie di Malassezia, comprendenti la Malassezia dermatis, Malassezia japonica, Malassezia yamatoensis, Malassezia equi, Malassezia gelea, Malassezia nana, Malassezia BT-2007a, Malassezia BT-2007b, Malassezia H.K. 174, Malassezia HM-2008, Malassezia LCP-2008a, Malassezia M9959, Malassezia MG990326-05 e Malassezia YN11-151205. Il genere Malassezia comprende una vasta famiglia di lieviti lipofili dimorfi, tra cui Malassezia furfur, Malassezia obtusa, Malassezia pachydermatis, Malassezia restricta, Malassezia globosa, Malassezia slooffiae, Malassezia sympodialis. Oltre alla versicolor, questi patogeni possono talora creare dermatite seborroica e follicolite da Malassezia. Il pitirosporum vive negli strati superficiali dell’epidermide e secondo Unna, il fungo non riesce a passare lo strato basale. Il fungo disgrega lo strato corneo, rendendolo facilmente staccabile con l’unghia. Questo fenomeno riveste importanza diagnostica in dermatologia e viene denominato con diversi sinonimi (segno del colpo d’unghia, fenomeno di Hobel, segno del truciolo, segno di Besnier, scratch sign, signe du coup d’ongle, chip sign, signe du coupeau, etc). Nel 2019 i dermatologi nepalesi Mahesh Mathur, Prakash Acharya, Alina Karki, Nisha KC e Jyoti Shah hanno descritto i principali pattern dermatoscopici osservati nelle chiazze di pitiriasi versicolor. Nella classificazione internazionale delle malattie ICD-11 la pitiriasi versicolor è attualmente inserita con il codice 1F2D.0 mentre la follicolite da malassezia è inserita con il codice 1F2D.1.
CAUSE: la pitiriasi versicolor è spesso associata a una presenza eccessiva di Malassezia furfur, un lievito normalmente presente nel microbioma della pelle di tutti gli individui sani. Malassezia furfur è un lievito saprofita (nel senso che convive pacificamente con l’uomo) ed è detto lipofilo in quanto si «nutre» delle sostanze presenti nel sebo. Questo è il motivo per il quale la pitiriasi versicolor è molto rara nei bambini e negli anziani, popolazione in cui la secrezione sebacea è ridotta. Difficilmente possiamo trasmettere ad altri individui la Malassezia furfur, dal momento che questo lievito saprofita è già presente sulla cute di tutte le persone sane, senza arrecare danni. In alcune condizioni particolari (es. ambiente caldo umido, gravidanza, variazione del pH cutaneo, seborrea, sudorazione, diabete, etc) la Malassezia furfur, passa dalla forma saprofita (un tempo chiamata Pityrosporum ovale) alla forma opportunista (chiamata anche Pityrosporum orbicolare). In alcuni casi, l’eccesso di sebo, crea un microambiente ideale per la proliferazione della Malassezia e per la liberazione di acidi grassi infiammatori (degradazione del sebo a opera della lipasi del Malassezia furfur). La Malassezia è già presente sulla nostra cute e quindi non si contrae al mare o in piscina. Oltre alla pitiriasi versicolor la Malassezia è un cofattore di tutta una serie di dermatiti denominate pitirosporosi, a cui appartengono la dermatite seborroica e la follicolite pitirosporica.
SINTOMI: la pitiriasi versicolor si presenta con alterazioni della pigmentazione cutanea, con macchie irregolari piane di colore chiaro (variante leucodermica o achromians), color camoscio (variante pigmentata) o di colore rosa (variante eritematosa). Infatti la Malassezia è in grado di produrre una sostanza nota come acido azelaico, responsabile della fastidiosissima colorazione delle chiazze. Le aree in fase attiva presentano una lievissima desquamazione furfuracea. La visita dermatologica è importante per differenziare la pitiriasi versicolor da altre possibili cause di discromia cutanea (per esempio vitiligine, pitiriasi alba, pitiriasi rosea di Gibert, sifilide secondaria, pitiriasi lichenoide, nevo congenito, ipomelanosi guttata idiopatica, nevi di Sutton, psoriasi, etc) e per programmare un’eventuale terapia. Solo in rari casi la pitiriasi versicolor può associarsi a prurito. Al momento della visita dermatologica può a volte essere utile l’osservazione mediante lampada di Wood, grazie alla quale si può talora evidenziare la fluorescenza giallo oro delle chiazze, dovuta alla presenza di pityrialactone, un cromoforo che la Malassezia rilascia durante il normale metabolismo del triptofano. Nella pitiriasi versicolor, Malassezia furfur rilascia anche altre sostanze ad azione antinfiammatoria (es. pityriarubina A, pityriarubina B, pityriarubina C, pityrianidride A, etc) e ad azione fotoprotettiva (es. pityriacitrina), che spiegano la relativa resistenza al sole delle chiazze chiare pitiriasiche, rispetto ad altre patologie dermatologiche caratterizzata da chiazze chiare, come ad esempio la vitiligine. Se al momento della visita dermatologica la chiazza di pitiriasi versicolor viene osservata oltre che con la lampada di Wood, anche attraverso un comune dermatoscopio a epiluminescenza è possibile evidenziare la desquamazione perifollicolare e le squame lungo i solchi cutanei e lungo i bordi della chiazza. In presenza di macule biancastre diffuse del tronco è importante ricercare ed escludere tra le altre forme di discromia cutanea anche una possibile ipomelanosi maculare progressiva e confluente di Guillet Hélénon, nota anche come discromia creola, descritta nel 1985 dai dermatologi francesi Gerard Guillet e Raymond Hélénon. In questo caso all’esame delle chiazze attraverso la lampada di Wood manca la fluorescenza giallo oro tipica della pitiriasi versicolor. Ciò è legato al fatto che le chiazze di ipomelanosi maculare progressiva sono associate a un numero aumentato di colonie di Cutibacterium acnes (filotipo III) e non a un eccesso di lieviti.
COSA FARE: l’abitudine errata di bollire o disinfestare gli indumenti è completamente inutile e risale a qualche secolo fa, quando ancora non si conosceva l’agente eziologico e la malattia veniva chiamata tigna versicolor. Il termine faceva pensare alle tigne (micosi cutanee da dermatofiti) che invece sono infettive e vanno curate. La pitiriasi versicolor rappresenta solo un inestetismo temporaneo e al momento della visita dermatologica si stabilisce se utilizzare una terapia a base di antimicotici topici o sistemici. Oltre alla terapia, il dermatologo fornirà dei consigli utili, variabili da paziente a paziente, per evitare che alla prossima estate il problema si possa ripresentare.
