Herpes genitale
SALERNO
- Cos’è l’herpes genitale
- L’herpes genitale o herpes genitalis è una malattia a trasmissione sessuale molto frequente in dermatologia genitale ed è causata nella maggior parte dei casi, da un’infezione da parte del virus erpetico HSV2 (human herpes virus tipo 2) e in alcuni casi dal virus erpetico HSV1 (human herpes virus tipo 1). Rispetto all’herpes genitale da virus herpes simplex 1 (virus maggiormente responsabile dell’herpes labialis e di altre aree del viso), l’infezione genitale da herpes simplex 2, dà luogo più spesso a recidive ed è responsabile della trasmissione al neonato al momento del parto naturale (herpes neonatale). L’HSV1 infetta maggiormente le regioni alte del corpo (es. labbra), mentre l’HSV2 è maggiormente coinvolto nell’herpes genitalis, ma questa distinzione non sempre è così netta, in quanto in alcuni casi è possibile isolare HSV2 da un herpes del viso e HSV1 da un’infezione erpetica genitale o anale.
IL CONTAGIO DA HERPES GENITALE NELL’UOMO E NELLA DONNA
L’herpes genitale è la causa più frequente di ulcere genitali dolenti e recidivanti e interessa il sesso maschile e femminile, con una frequenza leggermente aumentata nelle donne. L’infezione primaria (primo contatto con il virus) si trasmette per contatto cutaneo mucoso con la persona infetta (anche contagio orogenitale). Se la barriera cutaneo mucosa del distretto genitale è in qualche modo alterata (per esempio in caso di papulosi bowenoide, balanopostite, vulvovaginite, scabbia, prurito, lichen simplex, etc) la trasmissione può essere favorita, a causa di un possibile calo delle difese organiche locali. Al momento dell’infezione primaria, il virus entra nelle cellule epiteliali, si replica e crea la sintomatologia erpetica classica (ulcere dolenti). Dopo qualche settimana, i capsidi virali non si replicano più e risalgono attraverso le terminazioni nervose periferiche fino ai gangli nervosi dell’area sacrale, con scomparsa della sintomatologia (fase asintomatica o infezione latente). Le recidive (herpes genitale ricorrente) si manifestano nuovamente quando la replicazione virale viene riattivata da svariati fattori, con migrazione del virus dai gangli sacrali al distretto cutaneo mucoso anogenitale.
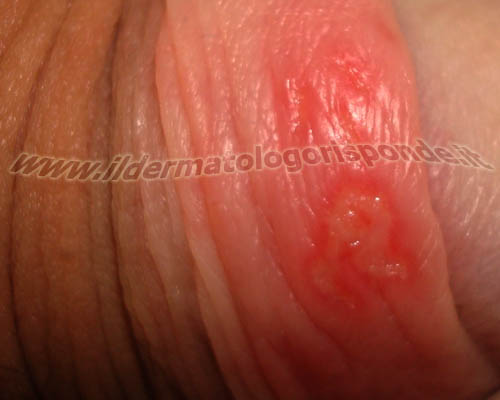
Immagini di herpes genitale maschile (foto in alto) e femminile (foto in basso) con erosioni dolenti e recidivanti
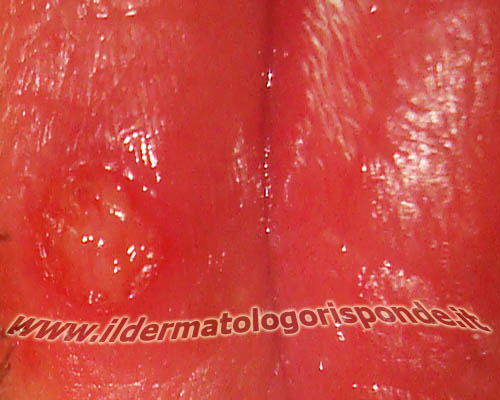
CAUSE E SINTOMI DI HERPES GENITALIS NELL’UOMO E NELLA DONNA
Nella DONNA l’herpes genitale può esordire con una vulvovaginite erpetica primaria, caratterizzata da erosioni vulvari dolenti simili ad afte, prurito intimo, bruciore, infiammazione ed edema vulvare, dispaurenia, ingrossamento dei linfonodi e talvolta febbre. Le recidive di herpes genitale che seguono l’infezione primaria, non si accompagnano solitamente a sintomi generali, ma solo locali (erosioni dolenti). Le infezioni erpetiche anogenitali maschili e femminili, rientrano tra le possibili cause di vulvodinia, penodinia e anodinia. L’herpes genitale sia maschile che femminile, può interessare oltre alle mucose anche la cute dell’area genitale, pubica, inguinale e perianale. L’herpes genitale può in alcuni casi avere un decorso cronico recidivante, con ulcere genitali ricorrenti e dolenti. L’herpes anale e perianale è causato dai virus HSV1 e soprattutto HSV2 e si presenta ugualmente alla variante genitale, con ulcere dolenti recidivanti, prurito anale e talora con proctite (herpes analis). Nei pazienti con herpes genitale, la presenza di ulcere anogenitali, predispone alle infezioni da HIV (AIDS) in caso di rapporti occasionali con persone non conosciute o affette inconsapevolmente da HIV. Nell’UOMO l’herpes genitale può interessare il glande (balanite erpetica primaria), il prepuzio (herpes praeputialis o postite erpetica), glande e prepuzio (balanopostite erpetica), l’uretra (uretrite erpetica), la cute pubica, scrotale, anale e perianale, con caratteristiche vescicole a grappolo (in caso di manifestazioni cutanee) o di erosioni a grappolo (in caso di manifestazioni mucose). Le vescicole dell’herpes genitale sono di qualche millimetro di diametro e si trasformano rapidamente in erosioni dolenti. Nella donna possono essere interessate analogamente le grandi labbra, le piccole labbra, la regione clitoridea, l’uretra, la vagina, la cervice e il distretto perianale. Qualche giorno prima delle recidive di herpes genitale, si possono avvertire sensazioni di formicolio, prurito o bruciore dell’area interessata, in modo più o meno simile a quanto si verifica in caso di herpes labialis. Sulla cute anogenitale, le vescicole confluenti a grappolo, si ricoprono di croste e l’episodio rientra nel giro di qualche settimana. La fase vescicolare e crostosa non è ovviamente visibile nelle aree mucose, in cui si osservano le caratteristiche erosioni a grappolo (piccole ulcere dolenti e confluenti). Al momento della visita dermatologica, saranno ricercate altre possibili cause veneree e non veneree di ulcere genitali (es. eritema fisso da farmaci, impetigine contagiosa, ulcera molle, sifilide, afte, malattia di Crohn, pemfigo, malattia di Behçet, etc). La diagnosi di herpes genitale è essenzialmente clinica e la ricerca di anticorpi specifici (es. dosaggio anticorpi IgG e IgM anti-HSV2, dosaggio anticorpi IgG e IgM anti-HSV1, etc) può a volte essere utile se richiesta dal proprio medico. La maggior parte dei trattamenti farmacologici attualmente utilizzati prevedono l’uso di farmaci (per esempio aciclovir, famciclovir, valaciclovir) che inibiscono la DNA polimerasi dei virus erpetici. Tra le molecole più interessanti per il trattamento dell’herpes genitale vi è anche il pritelivir, un inibitore della replicazione dei virus erpetici HSV-1 e HSV-2 attivo sul complesso virale elicasi primasi, e al momento ancora in fase sperimentale. La gestione delle recidive dell’herpes genitale è molto più complessa e oltre ai preziosissimi farmaci antivirali, può avvalersi talora di utili metodiche complementari come l’omeopatia e l’omotossicologia.
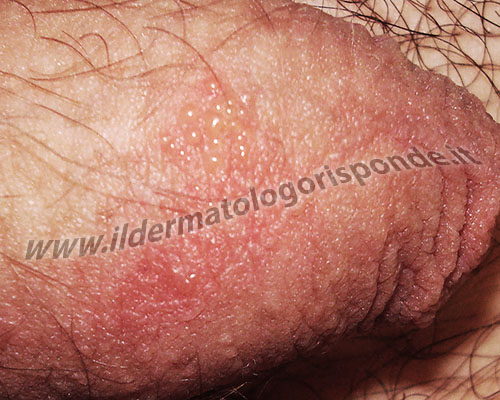
Le tipiche vescicole a grappolo dell’herpes genitalis sono visibili solo nei primi giorni, per poi evolvere prima in erosioni e poi in croste
L’HERPES GENITALE NELLA STORIA DELLA DERMATOLOGIA
Il termine herpes deriva dal greco (ἕρπης = strisciare) e veniva già utilizzato ai tempi di Ippocrate per indicare tutte quelle situazioni dermatologiche caratterizzate da un decorso delle manifestazioni con andamento lineare o serpiginoso. Nel 100 a.C. Erodoto, descriveva le ulcere orali associate a febbre con il termine di herpes febrilis. Il termine veniva però utilizzato per indicare diverse manifestazioni, come l’eczema, la tigna, etc. Il medico inglese Richard Morton fu il primo nel 1694 a utilizzare il termine, per descrivere l’infezione da herpes virus che attualmente conosciamo. I dermatologi inglesi Robert Willan e Thomas Bateman, utilizzarono il nome di herpes praeputialis, ma non descrissero come infettiva tale patologia. Nel 1714 il dermatologo inglese Daniel Turner descrisse l’herpes simplex. Altri importanti studi sull’herpes genitalis furono condotti da Dupercque (1832), Legendre (Memoire sur l’herpes de la vulve, 1853), Rollet (1869) e Unna (1883). Una descrizione accurata dell’herpes genitalis maschile e femminile è riportata dal medico francese Jean Astruc, nel suo trattato sulle malattie veneree del 1736 (De Morbis Venereis). Il trattato in 9 libri, fu tradotto dal latino all’inglese nel 1754 “Treatise of Venereal diseases in nine books”. Astruc era il medico di corte del Re Luigi XIV e a quei tempi, in Francia, le prostitute erano assistite da un servizio di sorveglianza sanitaria. Nel terzo libro del De Morbis Venereis, Astruc riporta anche casi di herpes perianale, di fimosi e parafimosi. Oltre alla fimosi maschile, Astruc riporta anche alcuni casi di sinechie delle piccole labbra. Nel 1869 l’oftalmologo francese Jacques Rollet, riporta dei casi di vulvovaginite erpetica, con vescicole localizzate nell’area genitale femminile e nel distretto perianale. Il medico francese Pierre Mauriac nel 1876 descrive una forma nevralgica di vulvovaginite estesa anche alla regione ano perianale, estremamente dolente (vulvodinia o herpes genitale?) denominandola herpés névralgique des organes génitaux (Mauriac’s genital neuralgic herpes). L’uretrite erpetica fu descritta nel 1876 da Diday e Doyon nella monografia “Les herpes genitaux” e successivamente da Papacostas nel 1923. Nel 1883 il dermatologo tedesco Paul Gerson Unna, riportò che l’herpes genitale femminile, poteva interessare anche la regione anale e perianale, con manifestazioni cliniche simili. Unna descrisse che le recidive erpetiche erano più frequenti nel periodo mestruale e propose il termine “bouton de règle”. Sempre nel 1883, il dermatologo Unna riportò il caso di una giovane donna, che sviluppò herpes genitalis qualche settimana dopo il primo rapporto sessuale. Unna aveva riscontrato l’herpes genitale nell’1% delle prostitute che afferivano all’ospedale di Amburgo. Nel 1889 il dermatologo francese Auguste Marie René Du Castel descrisse nel maschio le afte genitali recidivanti (cosiddetta balanite aftosica di Du Castel) con quadro clinico diverso rispetto all’herpes genitalis. Nel 1893 il dermatologo francese Jean Baptiste Emile Vidal riportò la trasmissione interumana dell’herpes. Nel 1896 il dermatologo francese Jean Alfred Fournier pubblicò il primo trattato dedicato all’herpes genitale (Les hèrpes genitaux). Tra il 1920 e il 1924 Grüter isolò il virus erpetico sulla cornea dei conigli. L’eziologia virale dell’herpes genitalis fu descritta nel 1921 dal medico tedesco Bernard Lipschutz, che ritenne la variante orale e genitale come provocate da due distinti virus. Nel 1925 Niedermeyer ipotizzò una variazione ormonale tra le possibili cause di questo fenomeno. Nel 1932 Kauffman descrisse il caso di una donna con herpes genitale recidivante, che sviluppò con gli anni, un’elefantiasi genitale (edema della vulva). I primi lavori che confermano la natura erpetica di alcune vulvovaginiti, risalgono al 1946, a opera dei ricercatori americani Howard Slavin ed Elizabeth Gavett. Essi prelevarono il materiale dalle ulcere dolenti dei genitali, trasferendolo nella cornea dei conigli di laboratorio, con sviluppo di una cheratite erpetica nel giro di 3 giorni. Nel 1948, Messner riportò un caso di herpes genitale varicelliforme. Ottolenghi nel 1950 notò una prevalenza dell’herpes genitale nelle donne con gruppo sanguigno 0 e in seguito segnalò l’aumentata incidenza di bambini con cheratite erpetica, nati da madri affette da herpes genitale. Anche l’infezione erpetica primaria dei genitali, fu descritta con un esperimento simile a quello di Slavin e Gavett, nel 1955 da Laze. Nel 1962 furono distinti gli HSV in 1 e 2, sulla base di differenze antigeniche, in un lavoro del tedesco Karl Schneweis. L’herpes anale, fu descritta nel 1963 dal dermatologo inglese David Hutfield, che la osservò anche nei pazienti omosessuali. Nel 1967, i ricercatori americani Walter Dowdle, André Nahmias, Rebecca Harwell e Frank Pauls, dimostrarono che la maggior parte delle manifestazioni cliniche di herpes genitalis erano causate da HSV2, mentre la maggior parte delle forme non genitali da HSV1. Fino al 2013 è stato utilizzato con benefici variabili da paziente a paziente, un vaccino per herpes genitale a base di virus Herpes simplex tipo II inattivato (100.000 unità antigeniche di HSV-2). Attualmente l’herpes anogenitale è inserito con il codice 1A94 all’interno del sistema di classificazione internazionale ICD-11.
